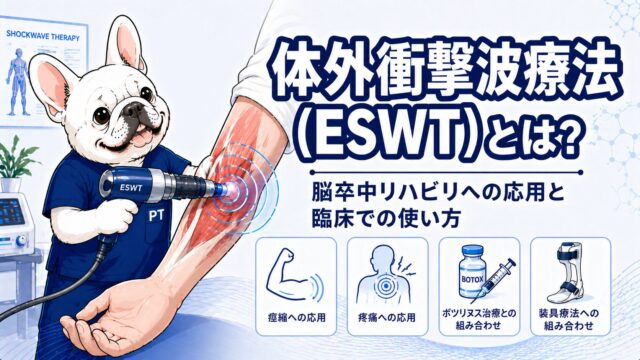
tDCS(経頭蓋直流電気刺激法)とは?脳卒中リハビリへの応用

この記事でわかること
- tDCSとは何か?
- tDCSの仕組み――脳にどう作用するのか
- なぜ脳卒中リハビリに応用できるのか
- 脳卒中リハビリへの応用エビデンス
はじめに
「リハビリに電気を使う」というと、これまでは低周波治療器や電気刺激療法(筋肉に直接電気を流して動かすもの)が一般的でした。しかし近年、「tDCS」と呼ばれる新しい脳への刺激技術が、脳卒中リハビリの分野で注目を集めています。
tDCSは、脳に直接触れることなく、頭の外から微弱な電流を流して脳の働きに変化を与える技術です。特に脳卒中後の麻痺や言語障害の改善を目的としたリハビリとの組み合わせで、世界中で研究が進んでいます。
本記事では、tDCSとはどんなものか・なぜリハビリに役立つのか・どのように使われているのかを、患者さんやご家族にもわかるように解説したうえで、理学療法士・作業療法士向けに最新のエビデンスと臨床的なポイントも整理します。
1. tDCSとは何か?
正式名称と概要
tDCSは「経頭蓋直流電気刺激法」の英語略称です。Transcranial(頭蓋を越えた)Direct Current(直流電流)Stimulation(刺激)の頭文字をとっています。
簡単に言うと、頭皮の上にスポンジ状の電極を貼り付け、そこから非常に弱い電流(1〜2mA)を流すことで、脳の特定の部分の働きを調整する技術です。
電流の強さは、乾電池1本(1.5V)よりもはるかに小さく、刺激中に感じるのは「少しジンジンする」程度の感覚です。手術や注射を伴わず、体への負担が少ない点が特徴のひとつです。
似ている治療法との違い
| 技術名 | 仕組み | 特徴 |
|---|---|---|
| tDCS | 直流電流を頭皮から流す | 非侵襲・装置が小型・安価 |
| rTMS(反復経頭蓋磁気刺激) | 磁気コイルで脳に磁場を発生 | より強い刺激・大型装置が必要 |
| 電気けいれん療法(ECT) | 強い電流で全脳に刺激 | 主にうつ病に使用・麻酔が必要 |
| FES(機能的電気刺激) | 筋肉に直接電流を流して収縮させる | 麻痺した筋を直接動かす |
tDCSは脳そのものへの働きかけという点でFESとは異なり、rTMSと比べると装置が小さく低コストで導入しやすいため、研究施設から臨床応用が広がりつつあります。
2. tDCSの仕組み――脳にどう作用するのか
アノードとカソード
tDCSには2種類の電極があります。
- アノード(陽極・プラス極):近くの脳の神経細胞を「興奮しやすい状態」にする
- カソード(陰極・マイナス極):近くの脳の神経細胞を「興奮しにくい状態」にする
この2つを頭のどこに貼るかによって、脳のどの部分に、どんな変化をもたらすかをコントロールします。
神経細胞レベルでの作用
tDCSの電流は、神経細胞の**膜電位(まくでんい)**に影響を与えます。
- アノード刺激 → 膜電位がわずかに上昇(脱分極)→ 活動電位が発生しやすくなる → 興奮性が上がる
- カソード刺激 → 膜電位がわずかに低下(過分極)→ 活動電位が発生しにくくなる → 興奮性が下がる
重要なのは、tDCSは単独で「脳を動かす」のではなく、**「リハビリなどの作業と組み合わせることで効果が増幅される」**という点です。脳が何かを学ぼうとしているときに神経の興奮性を高めることで、学習効率が上がるというイメージに近いです。
また、刺激が終わった後も一定時間(30分〜数時間)効果が続くことがわかっており(「after effect」と呼ばれます)、これは**長期増強(LTP:Long-Term Potentiation)**というシナプスの可塑性(かそせい:変化・適応する能力)と関係していると考えられています。
3. なぜ脳卒中リハビリに応用できるのか
脳卒中後の「半球間抑制」という問題
脳卒中で左右どちらかの脳に損傷が起きると、次のような変化が生じます。
- 損傷を受けた側の脳:神経細胞の活動が低下し、麻痺側の手足が動かしにくくなる
- 損傷を受けていない側の脳:過剰に活動するようになり、逆に患側を「抑制」してしまう
この現象を「半球間抑制(はんきゅうかんよくせい)」といいます。回復を目指す際には、この過剰な抑制を弱め、患側の脳の活動を回復させることが重要な戦略となります。
tDCSの3つのアプローチ
| アプローチ | 電極配置 | 目的 |
|---|---|---|
| アノード刺激(患側M1) | アノードを患側の一次運動野(M1)に | 患側の興奮性を高める |
| カソード刺激(健側M1) | カソードを健側のM1に | 健側の過剰な抑制を弱める |
| 両半球刺激(Bihemispheric) | アノード(患側)+カソード(健側)を同時に | 上記2つを組み合わせる |
ポイント(新人PT向け): どのアプローチが最も効果的かは、患者さんの損傷の程度・部位・残存機能によって異なります。損傷が小さく患側の神経経路がある程度残っている場合に効果が出やすいとされています。
4. 脳卒中リハビリへの応用エビデンス
① 上肢機能への効果
最もエビデンスが蓄積されている領域です。複数のシステマティックレビューおよびメタ解析において、tDCSと理学療法・作業療法の組み合わせは、シャム刺激(偽の刺激)と比べて上肢機能の改善に有意な効果を示すことが報告されています。
特にアノード刺激(患側M1)は、虚血性脳卒中後の上肢機能および日常生活動作(ADL)の改善において有効性が示されています(Efficacy of anodal tDCS for upper extremity function after ischemic stroke: A systematic review, 2024)。
ただし効果の大きさは中程度であり、長期的な効果の持続についてはさらなる研究が必要な段階です。
② 失語症(言語障害)への効果
2024年のメタ解析(American Journal of Speech-Language Pathology)では、tDCSを失語症リハビリの補助として使用した場合、一般的な失語症能力・繰り返し・発話流暢性の改善が複数の研究で報告されています。特に呼称(ものの名前を言う能力)の改善については5つのメタ解析で有意な改善が確認されています。
一方、理解力への効果については有意な結果が得られていないなど、まだ課題も残っています。
③ 歩行・バランスへの効果
歩行やバランスへのtDCSの効果については、現時点でエビデンスは限定的です。ユニ半球(患側M1)へのアノード刺激とシャム刺激の比較で有意差を示した研究は全体の約3割にとどまり、最適なプロトコルはまだ確立されていません(Systematic review on tDCS for balance in stroke, 2024)。
④ 痙縮への効果
tDCSと従来リハビリを組み合わせた研究(5報のRCT)では、上肢の痙縮(けいしゅく)軽減に有意な効果が示されています。ただし最適な刺激量はまだ明確ではなく、今後のさらなる検討が必要です。
日本のガイドラインにおける位置づけ
「脳卒中治療ガイドライン2021〔改訂2025〕」では、tDCSを含む脳刺激療法がリハビリテーション分野における推奨度を上げていることが報告されています。rTMSと並んでエビデンスが蓄積してきている治療法として、臨床での関心が高まっています。
5. 実際の臨床での使い方(プロトコルの基本)
標準的なプロトコルの例
| 項目 | 一般的な設定 |
|---|---|
| 電流強度 | 1〜2mA |
| 刺激時間 | 20分 |
| 頻度 | 週5回、計10〜20セッション |
| 電極サイズ | 25〜35cm²(スポンジ電極) |
| 電極配置 | C3またはC4(国際10-20法に基づく位置) |
| 組み合わせ | 刺激中または直後のリハビリ実施が多い |
「オンライン刺激」と「オフライン刺激」の違い: tDCSをリハビリ中に同時に行うことを「オンライン刺激」、リハビリの直前・直後に行うことを「オフライン刺激」と呼びます。現在はオンライン刺激(同時実施)のほうが相乗効果が高いとする研究が多い傾向にありますが、まだ議論が続いています。
安全性と禁忌
tDCSは2mA以下の刺激においては安全性が高いとされており、主な副作用は「刺激部位のピリピリ感」「軽度の赤み」「頭皮のかゆみ」程度です。重大な副作用の報告は少ないとされています。
ただし、以下に該当する方への使用は慎重に行う必要があります。
- 頭蓋内に金属製インプラントがある方(クリップ・コイルなど)
- ペースメーカーを使用している方
- てんかんの既往がある方(慎重使用)
- 刺激部位の皮膚に傷や炎症がある方
- 妊娠中の方
使用にあたっては必ず医師の指示のもと、専門のスタッフが実施してください。
日本での現状
tDCSは現時点で日本では保険適用外であり、一部の大学病院・リハビリ専門病院や研究施設での実施にとどまっています。装置自体は比較的小型・低コストであることから、今後の普及に期待が寄せられています。
6. 限界・課題・今後の展望
現時点での課題
tDCSには有望なエビデンスが積み上がってきている一方で、以下のような課題も残っています。
個人差の大きさ: 損傷部位の大きさ・場所・白質(神経の線維の束)の状態によって効果が大きく異なります。「誰にでも効果がある」とは言えないのが現状です。
最適パラメータが未確立: 電流強度・時間・頻度・電極配置の最適な組み合わせは、まだ研究段階です。研究によってプロトコルが異なるため、結果の比較が難しくなっています。
研究の質の問題: 多くの研究はサンプルサイズが小さく、長期フォローアップが十分でないものも多いです。
盲検化の難しさ: 偽刺激(シャム)との比較では、刺激中のピリピリ感から被験者が本物かどうか気づいてしまう可能性があり、二重盲検(にじゅうもうけん)デザインの維持が難しいという問題があります。
今後の展望
個別最適化(Personalized tDCS): MRIなどの脳画像データをもとに、その患者さんの脳の形状・損傷部位に合わせた電極配置と電流密度を計算する「個別最適化アプローチ」の研究が進んでいます。
BCIとの融合: BMI(ブレイン・マシン・インターフェース)やBCI(ブレイン・コンピューター・インターフェース)と組み合わせ、患者さんが動こうとしたタイミングに合わせてtDCSを照射する「タイミング同期型」の試みも始まっています。
ロボットリハビリとの組み合わせ: 上肢ロボットや歩行補助ロボットとtDCSを同時に使用し、相乗的な回復促進を目指す研究も行われています。
ほーりーの臨床メモ
tDCSは実際の臨床でまだ標準装備になっている施設は限られています。私自身も直接使用した経験はありませんが、「何のために行うのか」「どのプロトコルで行うのか」「誰に適応か」を理解しておくことは今後のために必要だと感じています。
特に大切なのは「運動療法と組み合わせてこそ効果がある」という点です。tDCSだけを行っても効果は限定的で、脳の可塑性を引き出すための下地づくりだと言われています。電気刺激が「動こうとする」脳の活動を引き出す環境を整え、その上に運動練習を乗せていくイメージで活用していくことになると思います。
エビデンスは発展途上で効果の個人差も大きい治療法です。医師による患者さん・家族への説明では「まだ研究段階の治療」として伝えられ、信頼関係を保ちながら治療に取り組めるとその後のリハにもいいモチベーションで取り組んでいけるのではないかと思います。
まとめ
tDCSは、頭皮から微弱な直流電流を流すことで脳の興奮性を調整し、リハビリの効果を高める可能性を持つ非侵襲的な脳刺激法です。
脳卒中後のリハビリへの応用については、特に上肢機能・失語症の分野でエビデンスが蓄積してきており、日本のガイドラインでも推奨度が上がってきています。一方で、最適なプロトコルの確立・個人差への対応・日本での保険適用など、臨床への本格的な普及にはまだ乗り越えるべき課題もあります。
臨床13年の筆者の経験からも、「この刺激単独で劇的に回復する」というよりも、**「リハビリの質を高めるための補助ツール」**として捉えるのが現実的な理解だと感じています。今後の研究の進展と、個別最適化技術の発展に期待しながら、情報をアップデートし続けることが大切です。
関連記事
▶ BMI・BCIとは?脳卒中リハビリへの基礎知識と臨床応用
免責事項
本記事の内容は、筆者個人の経験・見解および公開されている情報に基づくものであり、医療アドバイスを目的としたものではありません。tDCSの実施は必ず医師の指示のもと、専門資格を持つスタッフが行う必要があります。症状や治療については必ず担当の医師・専門家にご相談ください。
参考文献
- Lefaucheur JP, et al. Evidence-based guidelines on the therapeutic use of transcranial direct current stimulation (tDCS). Clinical Neurophysiology. 2017;128(1):56-92.
- Elsner B, et al. Transcranial direct current stimulation (tDCS) for improving activities of daily living, and physical and cognitive functioning, in people after stroke. Cochrane Database of Systematic Reviews. 2020.
- Hendy AM, et al. Transcranial direct current stimulation for upper extremity motor function after ischemic stroke: a systematic review. Journal of Stroke and Cerebrovascular Diseases. 2024.
- Raymer AM, Johnson RK. Effectiveness of Transcranial Direct Current Stimulation as an Adjuvant to Aphasia Treatment Following Stroke: Evidence From Systematic Reviews and Meta-Analyses. Am J Speech Lang Pathol. 2024. PMID: 38306506
- Maier M, et al. Transcranial Direct Current Stimulation for Improving Balance in Healthy Older Adults and Older Adults with Stroke: A Scoping Review. PMC. 2024.
- 日本脳卒中学会 脳卒中ガイドライン委員会(編)『脳卒中治療ガイドライン2021〔改訂2025〕』協和企画; 2025.