力は入るのに動きが乱れる——運動失調のメカニズムとリハビリへの活かし方
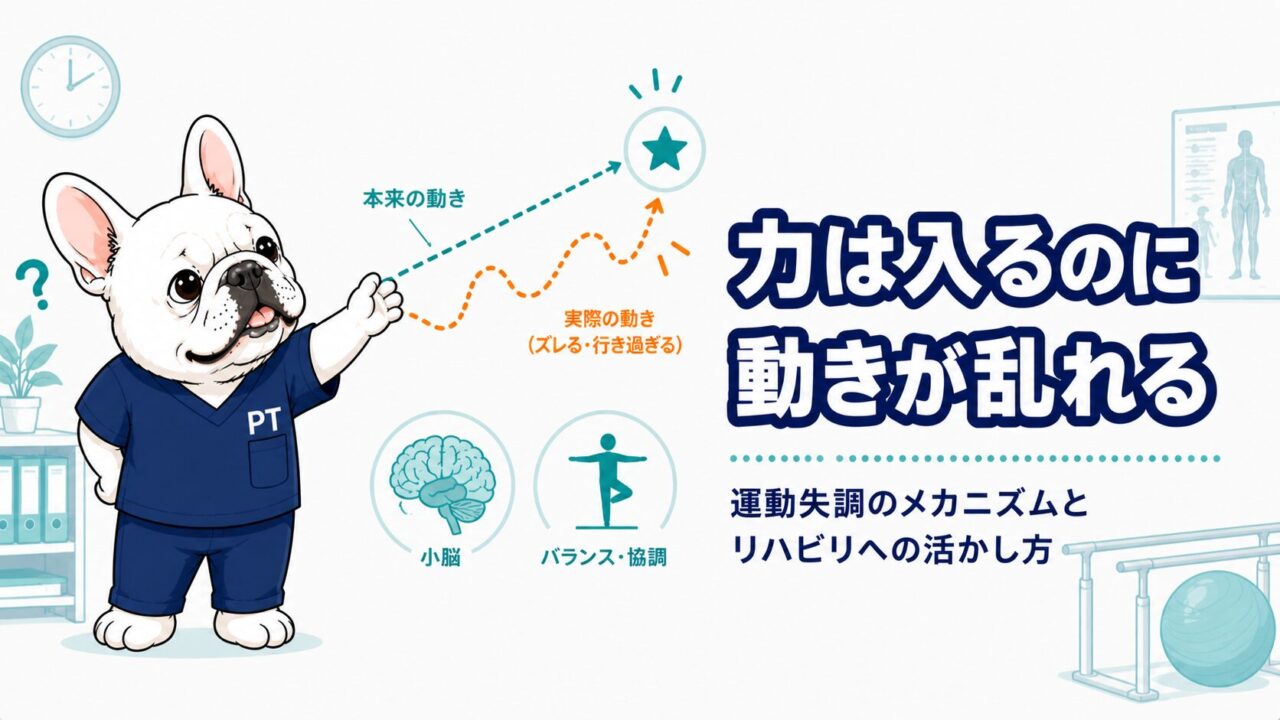
「筋力は落ちていないのに、コップを取ろうとすると手が震える」「歩けるはずなのに、まっすぐ歩けない」——運動失調の患者さんを担当したとき、こうした症状に戸惑った経験がある方は多いのではないでしょうか。
麻痺とは異なり、「力は入るのに動きが崩れる」という状態が運動失調の本質です。メカニズムを理解しないまま訓練を続けても、適切なアプローチにはたどり着けません。この記事では、運動失調の病態を神経科学の視点から整理し、評価と訓練設計への活かし方を解説します。
この記事でわかること
- 運動失調の定義と、麻痺との本質的な違い
- 小脳性・感覚性・前庭性の3タイプの失調とそれぞれの特徴
- 脳卒中で運動失調が生じるメカニズムと障害部位
- 主な症状(測定異常・変換運動障害・企図振戦・体幹失調)の読み方
- 評価指標と臨床での活かし方
運動失調とは何か
定義
運動失調(ataxia)とは、筋力が保たれているにもかかわらず、運動の協調性・滑らかさ・精度が障害された状態です。「失調」という言葉の通り、運動のタイミング・方向・力の調整が崩れることで、動作が不正確・ぎこちなくなります。
脳卒中後の運動障害として麻痺はよく知られていますが、失調は「麻痺のない運動障害」として見落とされやすいです。特に小脳梗塞・出血では失調が前景に立ちますが、大脳病変でも感覚障害を介した失調が生じることがあります。
麻痺との違い
両者の鑑別は臨床上きわめて重要です。
| 比較項目 | 運動麻痺 | 運動失調 |
|---|---|---|
| 筋力 | 低下する | 保たれる(または軽度低下) |
| 問題の本質 | 運動指令が伝わらない | 運動の「調整」ができない |
| 主な障害経路 | 皮質脊髄路(錐体路) | 小脳系・深部感覚系・前庭系 |
| 筋緊張 | 亢進(痙性)または低下(弛緩) | 低下(小脳性)または正常 |
| 反射 | 亢進(UMN障害) | 正常または低下 |
| 動作の様子 | 動かせない・動かしにくい | 動くが不正確・ぶれる |
「力はあるのに動きが乱れる」場合、まず運動失調の可能性を考える必要があります。
運動失調の3つのタイプ
運動失調は、障害されている神経系の種類によって3タイプに分類されます。それぞれ原因・症状・リハビリへのアプローチが異なります。
1. 小脳性失調
最も代表的な失調です。小脳は運動の「誤差修正装置」として働き、実際の運動と意図した運動のズレをリアルタイムで補正しています。この機能が損なわれると、動作が過大・過小になったり、タイミングがずれたりします。
主な原因(脳卒中との関連)
- 小脳梗塞・小脳出血(後下小脳動脈・上小脳動脈・前下小脳動脈の閉塞)
- Wallenberg症候群(延髄外側梗塞)でも小脳性失調を合併する
特徴的な症状
- 測定異常(dysmetria):目標への動作が行き過ぎる(過測定)またはとどかない(低測定)
- 変換運動障害(dysdiadochokinesis):手の回内・回外を交互に繰り返す動作が不規則になる
- 企図振戦(intention tremor):目標に近づくほど振戦が強まる(安静時振戦とは異なる)
- 失調性構音障害(dysarthria):言葉が断続的・爆発的になる(「断綴性言語」)
- 眼振(nystagmus):眼球の不随意な往復運動
- 体幹失調(truncal ataxia):座位・立位でのバランスが不安定になる
2. 感覚性失調(深部感覚性失調)
深部感覚(固有感覚)の障害によって生じる失調です。筋肉・関節・腱からの位置覚・運動覚の情報が脳に届かないため、「今、自分の体がどこにあるか」がわからなくなります。
主な原因(脳卒中との関連)
- 視床梗塞・出血(視床は感覚の中継核)
- 後索(脊髄の深部感覚路)を侵す病変
- 頭頂葉の感覚野病変
特徴的な症状
- 視覚に頼れば動作が改善する(視覚依存):目をつぶると著明に悪化
- Romberg試験陽性:立位で目を閉じると著明なふらつき
- 歩行:地面を踏みつけるような「踏み固め歩行(stamping gait)」
- 暗所での著明な不安定性
小脳性失調との重要な鑑別ポイントは「視覚の補助で改善するか否か」です。感覚性失調は視覚で代償できますが、小脳性失調は視覚があっても改善しにくいです。
3. 前庭性失調
前庭系(内耳・前庭神経核)の障害によって生じる失調です。空間における自己の位置・加速度情報の処理が障害されます。
主な原因(脳卒中との関連)
- Wallenberg症候群(延髄外側梗塞)
- 前庭神経核を含む脳幹梗塞・出血
特徴的な症状
- 強いめまい(回転性または浮動性)
- 一方向への転倒傾向(病変側への傾き)
- 眼振(方向固定性が多い)
- 悪心・嘔吐を伴うことが多い
脳卒中での運動失調のメカニズム
小脳の機能と損傷の影響
小脳は運動の「フィードフォワード制御(事前に誤差を予測して補正する)」と「フィードバック制御(実際の誤差を修正する)」の両方に関与しています。
小脳が受け取る情報:
- 大脳皮質からの「これから行う運動の指令のコピー」(遠心性コピー)
- 脊髄から上行してくる「実際の運動結果」(固有感覚・皮膚感覚)
この2つの情報を照合して「意図と結果のズレ」を計算し、大脳や脊髄に補正信号を送り続けます。小脳が損傷されると、この補正機能が失われ、動作が不正確になります。
障害部位と症状の対応
| 小脳の部位 | 主な機能 | 障害時の症状 |
|---|---|---|
| 虫部(vermis) | 体幹・姿勢の協調 | 体幹失調・歩行失調 |
| 半球(hemisphere) | 四肢の運動協調 | 上下肢の測定異常・企図振戦 |
| 片葉小節葉(flocculonodular lobe) | 前庭系・眼球運動 | 眼振・めまい |
小脳半球の障害は同側の四肢に失調を生じます(大脳と異なり、交叉しない)。右小脳が障害されれば、右手足の失調が出現します。
臨床でよく見る症状の読み方
測定異常(dysmetria)の観察
指鼻試験:患者に人差し指で自分の鼻を触らせ、続けて検者の指を触るよう繰り返す。行き過ぎ・とどかない・振戦が観察されれば陽性。
踵膝試験:背臥位で踵を膝に正確に乗せ、脛骨に沿って足首まで滑らせる。動作のぶれ・逸脱が観察されれば陽性。
変換運動障害(dysdiadochokinesis)の観察
手を膝の上に置き、手のひらと手の甲を交互にすばやく打ちつける動作(前腕の回内・回外)を繰り返してもらいます。小脳性失調では、リズムが不規則になり、動作の大きさもバラバラになります。
体幹失調の観察
座位で上肢のサポートなしに姿勢を保てるか、体幹を前後左右に揺らしたときに安定を取り戻せるかを観察します。体幹失調が強い場合、端座位の保持自体が困難になります。
運動失調の評価指標
SARA(Scale for the Assessment and Rating of Ataxia)
小脳性失調の重症度を評価する国際的な標準尺度です。歩行・立位・座位・言語・指鼻試験・鼻指試験・変換運動・踵膝試験の8項目で構成され、合計0〜40点(高得点=重症)。信頼性・妥当性が確認されています。
ICARS(International Cooperative Ataxia Rating Scale)
歩行・肢節運動・構音・眼球運動の4サブスケールで評価します。合計0〜100点。SARAより詳細ですが、評価に時間がかかります。
Romberg試験・タンデム歩行
簡便なスクリーニングとして有用です。
- Romberg試験:開眼立位→閉眼立位の順に評価。閉眼で著明に悪化すれば感覚性失調、閉眼でも変化が少なければ小脳性失調を疑う
- タンデム歩行:足を一直線に置いて歩く。小脳性失調では著明に不安定になる
深部感覚の評価
感覚性失調の疑いがある場合、以下の評価を合わせて行います。
- 位置覚:検者が指趾を動かし、患者に「上か下か」を答えてもらう
- 振動覚:128Hzの音叉を骨突出部に当て、振動を感じるかを確認
- 運動覚:関節がどちらの方向に動かされているかを確認
リハビリへの活かし方
タイプ別のアプローチの違い
失調のタイプによって、訓練の方針が変わります。
| 失調タイプ | リハビリの方向性 |
|---|---|
| 小脳性失調 | 運動の反復練習・課題難度の段階的調整・姿勢安定性の向上 |
| 感覚性失調 | 視覚フィードバックの活用・固有感覚の代償訓練・環境調整 |
| 前庭性失調 | 前庭リハビリテーション(habituation・adaptation)・安全管理 |
小脳性失調へのアプローチ
課題特異的な反復練習が基本です。小脳の神経可塑性を活かすため、誤差を経験させながら正確な動作を繰り返すことが重要です。
- Frenkel体操:感覚性失調に対して考案された動作訓練ですが、小脳性失調にも応用されます。ゆっくりした速度で精確な動作を繰り返すことで、運動プログラムを再構築します
- 重錘負荷(weighting):手首や足首に重錘を付けることで四肢の安定性が向上する場合があります。固有感覚の入力を増やし、振戦を抑制する効果が期待されます
- 課題難度の調整:まず近距離・大きな目標から始め、徐々に距離・目標サイズを難化させます
体幹失調への対応:端座位での骨盤・体幹の安定訓練から始め、重心移動の幅を段階的に広げます。支持基底面を広く取った立位訓練を早期から並行して進めます。
感覚性失調へのアプローチ
視覚フィードバックの積極的活用が鍵です。
- 鏡を使った動作練習(ミラーフィードバック)
- 体重計・バランスボードによる荷重感覚の視覚化
- 明るい環境・床のラインや目印の活用
「視覚への依存を減らす」訓練(閉眼での動作練習)も段階的に取り入れますが、まず視覚で代償できる環境を整えることを優先します。
転倒リスクへの対応
運動失調患者は転倒リスクが高く、特に以下の場面で注意が必要です。
- 方向転換・急な動作の変化
- 段差・不整地・暗所
- 二重課題(歩きながら話す等)
歩行補助具の選択・環境整備・病棟スタッフへのリスク情報共有を早期から行います。
ほーりーの臨床メモ
運動失調は「力が入らない」のではなく「動きの精度・協調が乱れる」という特徴があり、運動麻痺とは分けて考えましょう。新人のころ「なんか動きがぎこちない」で止まってしまっていたが、運動失調の基礎を学んでから観察の焦点が変わりました。
小脳性失調か感覚性失調かで介入を変えています。閉眼時に症状が悪化するなら感覚系の問題、閉眼でも変わらないなら小脳系の問題と区別して解釈するようにしています。
運動失調に対するリハビリでは「反復練習による小脳への学習」と「視覚代償の活用」がを大切にしています。症状が残ると生活の細かい動作(箸・ボタン・歩行)が不安定になるため、実際の動作場面での評価と介入を組み合わせることも重要だと思います。
まとめ
- 運動失調は「筋力が保たれているのに動きが乱れる」状態であり、麻痺とは本質的に異なる
- 小脳性・感覚性・前庭性の3タイプに分類され、タイプによって症状とリハビリのアプローチが変わる
- 小脳性失調は「視覚の補助でも改善しにくい」、感覚性失調は「視覚で代償できる」という鑑別が臨床上重要
- 小脳では右半球障害→右四肢失調(大脳と異なり同側性)
- SARAやRomberg試験・タンデム歩行・深部感覚評価を組み合わせて、タイプと重症度を把握する
- 訓練は「課題特異的な反復」「視覚フィードバック活用」「転倒リスク管理」が基本軸
関連記事
▶ 力は入るのに動きが乱れる——運動失調のメカニズムとリハビリへの活かし方
▶ 片麻痺患者の歩行分析——異常歩行パターンの評価と訓練への展開
▶ プッシャー症候群の基礎知識と臨床介入
▶ Lateropulsionの病態・評価・介入——プッシャーとの違いを整理する
免責事項
本記事は理学療法士による教育・情報提供を目的として執筆されています。個々の患者さんへの具体的な医療行為や訓練内容については、担当医師・理学療法士の指導のもとで判断・実施してください。本記事の内容を参考に生じたいかなる結果についても、筆者および当ブログは責任を負いません。
参考文献
- Manto M, Bower JM, Bhanu Bhatt D, et al. Consensus paper: roles of the cerebellum in motor control—the diversity of ideas on cerebellar involvement in movement. Cerebellum. 2012;11(2):457-487. doi:10.1007/s12311-011-0331-9
- Schmahmann JD, Sherman JC. The cerebellar cognitive affective syndrome. Brain. 1998;121(Pt 4):561-579. doi:10.1093/brain/121.4.561
- Schmitz-Hübsch T, du Montcel ST, Baliko L, et al. Scale for the assessment and rating of ataxia: development of a new clinical scale. Neurology. 2006;66(11):1717-1720. doi:10.1212/01.wnl.0000219042.60538.92
- Trouillas P, Takayanagi T, Hallett M, et al. International Cooperative Ataxia Rating Scale for pharmacological assessment of the cerebellar syndrome. J Neurol Sci. 1997;145(2):205-211. doi:10.1016/s0022-510x(96)00231-6
- Morton SM, Bastian AJ. Cerebellar contributions to locomotor adaptations during splitbelt treadmill walking. J Neurosci. 2006;26(36):9107-9116. doi:10.1523/JNEUROSCI.2622-06.2006
- Ilg W, Synofzik M, Brötz D, Burkard S, Giese MA, Schöls L. Intensive coordinative training improves motor performance in degenerative cerebellar disease. Neurology. 2009;73(22):1823-1830. doi:10.1212/WNL.0b013e3181c33aab
- Marsden J, Harris C. Cerebellar ataxia: pathophysiology and rehabilitation. Clin Rehabil. 2011;25(3):195-216. doi:10.1177/0269215510382495
- 日本脳卒中学会 脳卒中ガイドライン委員会(編). 脳卒中治療ガイドライン2021〔改訂2025〕. 協和企画; 2025.
- 田崎義昭, 斎藤佳雄(著), 坂井文彦(改訂). ベッドサイドの神経の診かた 改訂18版. 南山堂; 2016.