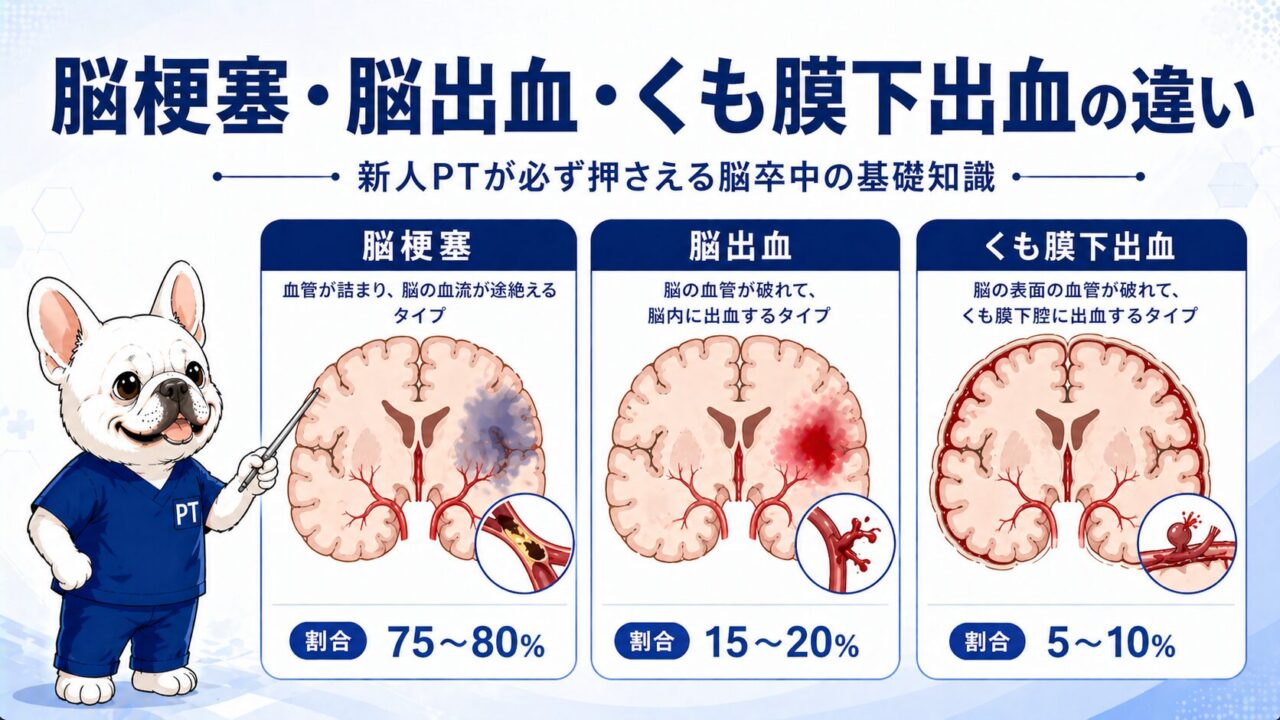
脳梗塞・脳出血・くも膜下出血の違い【脳卒中の3つのタイプを整理する】
この記事でわかること
- 脳卒中とは?まず全体像を整理しよう
- 脳梗塞(cerebral infarction)
- 脳出血(cerebral hemorrhage / intracerebral hemorrhage)
- くも膜下出血(subarachnoid hemorrhage:SAH)
はじめに
「脳卒中」という言葉はよく聞くけど、脳梗塞・脳出血・くも膜下出血って何が違うの?
新人PTとして働き始めると、担当患者さんの病名に「脳梗塞」「脳出血」「くも膜下出血」が並ぶことが多々あります。名前は知っていても、それぞれの病態の違いやリハビリへの影響を正確に把握できているかどうかは別の話です。
この記事では、新人PTが臨床現場で「患者さんの病態を理解してリハビリに活かす」ために必要な3疾患の違いをわかりやすく解説します。
脳卒中とは?まず全体像を整理しよう
脳卒中(stroke)とは、脳の血管に何らかの異常が生じ、急激に脳機能が障害される疾患の総称です。
大きく2種類に分かれます。
- 虚血性脳卒中(ischemic stroke):血管が詰まって脳に血液が届かなくなるタイプ → 脳梗塞
- 出血性脳卒中(hemorrhagic stroke):血管が破れて脳内や周囲に出血するタイプ → 脳出血・くも膜下出血
日本では脳卒中全体のうち、脳梗塞が約75〜80%と最多で、脳出血が約15〜20%、くも膜下出血が約5〜10%を占めます(脳卒中ガイドライン2021)。
脳梗塞(cerebral infarction)
脳梗塞は脳の血管が閉塞し、その先の脳組織が壊死する疾患です。原因・発症メカニズムによって3つのサブタイプに分かれます。
① ラクナ梗塞(lacunar infarction)
脳深部に走る穿通枝(直径0.1〜0.4mm の細い動脈)が閉塞することで起こる小さな梗塞(直径15mm以下)です。長期の高血圧による細小血管病変が主な原因です。
- 好発部位:被殻・視床・内包・橋・小脳
- 症状:比較的軽症(片麻痺・構音障害・感覚障害など)
- 発症様式:緩やかに進行することが多い
- 予後:比較的良好だが、多発すると血管性認知症に進展することも
② アテローム血栓性脳梗塞(atherothrombotic infarction)
大中動脈(内頸動脈・中大脳動脈・椎骨脳底動脈など)の動脈硬化(アテローム)にプラークが形成され、血栓が生じて閉塞するタイプです。
- 原因:高血圧・高脂血症・糖尿病・喫煙などによる動脈硬化
- 症状:閉塞部位に応じた中〜大梗塞で、重篤になりやすい
- 発症様式:睡眠中〜起床時に発症することが多い(血圧低下時に血流不足)
- 一過性脳虚血発作(TIA)の先行が多い
③ 心原性脳塞栓症(cardioembolic infarction)
心臓内で形成された血栓が剥がれ、脳血管に飛んで詰まるタイプです。心房細動が最大のリスク因子です。
- 原因:心房細動・心筋梗塞後・弁膜症など
- 症状:広範な梗塞になりやすく、重篤な意識障害・片麻痺を呈する
- 発症様式:活動時(日中)に突然発症し、短時間で症状が完成
- 出血性梗塞(梗塞巣への出血転化)を起こしやすい点に注意
脳出血(cerebral hemorrhage / intracerebral hemorrhage)
脳出血は脳内の血管が破れ、脳実質内に出血する疾患です。出血した血腫が脳組織を直接破壊するとともに、周囲の脳浮腫が二次的ダメージをもたらします。
最も多い原因は高血圧性変化(高血圧性脳出血)で、長年の高血圧によって細い穿通枝の血管壁が変性・脆弱化し、破裂します。
- 好発部位:被殻(最多・約40%)・視床・脳幹・小脳・皮質下
- 症状:突然の強い頭痛・嘔吐・意識障害・片麻痺
- 発症様式:活動中に突然発症(血圧上昇時)
- 治療:血腫の大きさによって保存的治療または外科的血腫除去術
脳梗塞と異なり、血腫が周囲を圧迫して神経症状が出るため、血腫の量や部位によって症状が大きく変わります。また、頭蓋内圧亢進が生じやすく、急性期管理が特に重要です。
くも膜下出血(subarachnoid hemorrhage:SAH)
くも膜下出血は、脳を覆うくも膜と軟膜の間(くも膜下腔)に出血する疾患です。約80%は脳動脈瘤の破裂が原因です。
- 症状:「今まで経験したことのない突然の激しい頭痛(thunderclap headache)」が特徴的
- 意識障害・嘔吐・頚部硬直(髄膜刺激症状)
- 初発での致死率が高い(約30〜40%が発症後30日以内に死亡)
くも膜下出血でとくに問題となる合併症が2つあります。
- 再出血:発症後24〜72時間以内が最も危険。死亡率が高く、外科的治療(開頭クリッピング術・コイル塞栓術)で動脈瘤を処置するまで厳重な血圧管理が必要
- 遅発性脳血管攣縮(vasospasm):発症後4〜14日頃に脳血管が攣縮し、脳梗塞様症状が出現する。経頭蓋ドップラー(TCD)で監視しながら管理
3疾患の違いを一覧表で比較
3つの疾患の主な特徴をまとめました。
| 脳梗塞 | 脳出血 | くも膜下出血 | |
|---|---|---|---|
| 病態 | 血管閉塞による脳虚血・壊死 | 脳実質内出血による直接破壊 | くも膜下腔への出血 |
| 主な原因 | 動脈硬化・心房細動 | 高血圧性血管変性 | 脳動脈瘤破裂 |
| 頭痛 | 少ない | 中等度 | 激烈(突然の最大級) |
| 意識障害 | 軽〜中等度(梗塞部位による) | 中〜重度(血腫量による) | 軽〜重度(Hunt & Hessスケール) |
| 発症様式 | 緩徐〜急速(タイプによる) | 活動中に突然 | 突然(ピーク即時) |
| CT所見(急性期) | 低吸収域(発症後数時間〜) | 高吸収域(即時) | くも膜下腔の高吸収域 |
| 急性期治療 | t-PA(血栓溶解)・血管内治療 | 血圧管理・血腫除去術 | 動脈瘤処置(クリッピング/コイル) |
| リハビリ開始 | 発症後24〜48時間以内 | 血腫が安定後(慎重に) | 再出血・攣縮期が落ち着いてから |
リハビリテーションへの影響:新人PTが知っておくべきポイント
脳梗塞のリハビリ
発症後24〜48時間以内の早期リハビリ開始が推奨されています(脳卒中ガイドライン2021)。ただし心原性脳塞栓症では出血性梗塞転化のリスクがあるため、抗凝固薬開始のタイミングや活動量の拡大に慎重な判断が必要です。
梗塞部位によってリハビリアプローチが異なります。たとえば中大脳動脈領域の梗塞では片麻痺・感覚障害・失語を呈し、椎骨脳底動脈領域の梗塞では小脳性運動失調・嚥下障害・眼球運動障害が前景に出ます。
脳出血のリハビリ
急性期は頭蓋内圧亢進のリスク管理が最優先です。血腫が安定し全身状態が落ち着いた段階でリハビリを開始します。
血腫部位がリハビリに直接影響します。
- 被殻出血:内包後脚の損傷により重篤な片麻痺・感覚障害・失語が生じやすい
- 視床出血:感覚障害が強く、視床痛(中枢性疼痛)を合併することも
- 小脳出血:運動失調が主体で歩行障害が目立つ
- 脳幹出血:生命予後に関わることも多く、嚥下障害・眼球運動障害が前景
くも膜下出血のリハビリ
急性期は再出血予防・血管攣縮への対応が優先されます。リハビリ開始のタイミングは主治医と密に連携して判断しましょう。
動脈瘤処置後、血管攣縮期(発症後4〜14日)が落ち着いてからリハビリを本格化させることが多いです。くも膜下出血では脳局所症状が少ない場合も多い一方、高次脳機能障害(記憶障害・注意障害)が後遺症として残りやすい点に注意が必要です。
ほーりーの臨床メモ
病型の違いを理解しておくことは、予後予測や再発リスクの理解につながります。新人のころ、脳梗塞と脳出血の違いを「なんとなく」でしか理解していなかったですが、担当患者さんの画像を医師に説明してもらうことで一気に理解が深まりました。
「なぜこの患者さんはこの症状が出るのか」を画像と照らし合わせる習慣は、ルーティン化すると見る力がアップにつながると思います。怖がらずに医師にレクチャーを頼むことで、職種間の連携も自然と深まったのでぜひおすすめです。
くも膜下出血後の患者さんは精神的に不安定なことが多い印象です。「突然死にかけた」という経験は、回復期に入っても心理的影響を持続させる。身体機能の回復だけでなく、心理的サポートの視点を忘れないことが大切だと学びました。
まとめ
新人PTとして3疾患の違いを理解することは、患者さんの病態把握とリハビリ計画立案の基礎になります。ポイントをまとめます。
- 脳梗塞は「血管の詰まり」→ 梗塞タイプによってリスク・予後が異なる
- 脳出血は「血管の破れ(脳実質内)」→ 血腫部位と量がリハビリを左右する
- くも膜下出血は「血管の破れ(くも膜下腔)」→ 再出血・血管攣縮への対応が必要
- すべての疾患で早期リハビリが推奨されるが、開始タイミングと負荷量の調整は病態によって異なる
担当患者さんの病名を見たとき、「なぜこの症状が出ているのか」「今どのリスクに注意すべきか」を病態から考えられるようになると、リハビリの質が格段に上がります。基礎を丁寧に積み上げていきましょう!
関連記事
▶ 脳卒中リハビリの「基本のき」【新人PT・患者さん両方向け入門記事】
▶ 神経可塑性とリハビリ【脳はなぜ回復するのか?新人PTと患者さんに向けて解説】
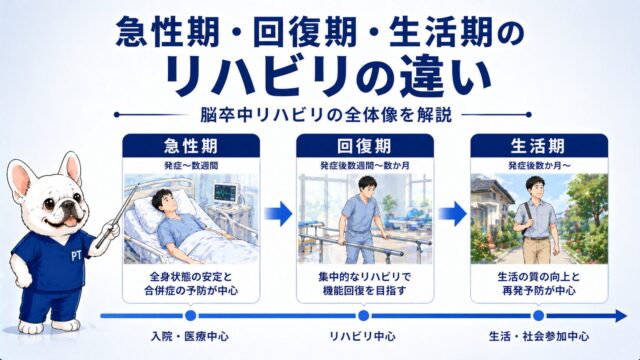
▶ 急性期・回復期・生活期のリハビリの違い【脳卒中リハビリの全体像を新人PTに解説】
▶ 脳卒中リハビリテーションの目標設定【ICFやGASのメリット・デメリット】
免責事項
本記事の内容は、筆者個人の経験・知識および参考文献に基づく情報提供を目的としており、個別の医療・リハビリテーションに関するアドバイスではありません。症状や治療方針については、必ず担当の医師・理学療法士などの専門家にご相談ください。本記事の情報を利用したことによって生じたいかなる損害についても、筆者は責任を負いかねます。
参考文献
- 日本脳卒中学会 脳卒中ガイドライン委員会. 脳卒中治療ガイドライン2021. 協和企画; 2021.
- Sacco RL, Kasner SE, Broderick JP, et al. An updated definition of stroke for the 21st century: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2013;44(7):2064-2089. doi:10.1161/STR.0b013e318296aeca
- Feigin VL, Brainin M, Norrving B, et al. World Stroke Organization (WSO): Global Stroke Fact Sheet 2022. Int J Stroke. 2022;17(1):18-29. doi:10.1177/17474930211065917
- Lawton MT, Vates GE. Subarachnoid Hemorrhage. N Engl J Med. 2017;377(3):257-266. doi:10.1056/NEJMcp1605827
- AVERT Trial Collaboration group. Efficacy and safety of very early mobilisation within 24 h of stroke onset (AVERT): a randomised controlled trial. Lancet. 2015;386(9988):46-55. doi:10.1016/S0140-6736(15)60690-0