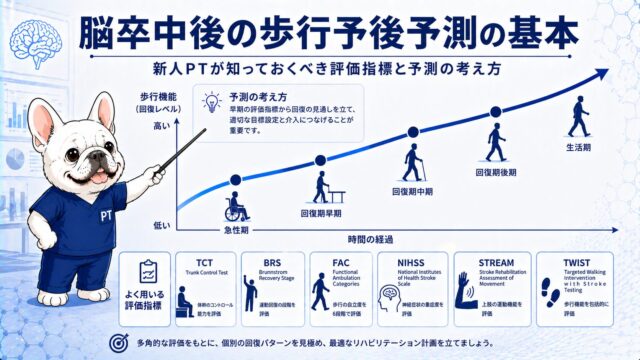
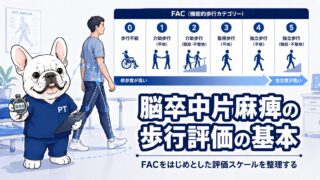
「いつ止めるか」がわかれば怖くない——脳卒中リハのリスク管理と中止基準

この記事でわかること
- 脳卒中リハビリテーションでリスク管理が特に重要な理由
- リハ開始前に確認すべきバイタルサインと症状のチェックリスト
- 血圧・心拍数・SpO2の開始基準・中止基準の目安
- 見落としてはならない神経症状の変化
- 医師・看護師への報告のタイミングと伝え方
「バイタルを測ったら血圧が高かった。これでリハを始めていいの?」「離床中に患者さんが急に顔色が悪くなった。どうすれば……」——脳卒中後の患者さんを初めて担当新人PTが、最初に感じる不安のひとつがリスク管理です。
失敗が許されないという重圧のなかで、「止めるべきか続けるべきか」の判断を迫られる場面は必ずやってきます。この記事では、脳卒中患者のリハビリに特有のリスクと、現場で使える中止基準の考え方を整理します。「判断の根拠」を持つことが、新人PTの最大の安全装備になります。
なぜ脳卒中リハでリスク管理が特に重要か
脳卒中患者が抱える多重リスク
脳卒中患者は、神経症状そのものだけでなく、多くの医学的リスクを同時に抱えています。
- 再発リスク:発症後早期は特に再梗塞・再出血のリスクが高い
- 心疾患合併:心房細動・心筋梗塞・心不全を合併するケースが多い
- 血圧の不安定性:自律神経障害により血圧が大きく変動しやすい
- 嚥下障害・誤嚥リスク:誤嚥性肺炎は脳卒中後の主要な合併症のひとつ
- 深部静脈血栓症(DVT):麻痺肢の活動低下により血栓が形成されやすい
- 転倒リスク:麻痺・感覚障害・半側空間無視・認知機能障害が重なる
Langhorne et al.(2000)が16の脳卒中ユニットを対象に行った調査では、脳卒中後に何らかの医学的合併症を経験した患者は85%に達したと報告されており、合併症の早期発見と対応がリハビリの成否を左右します。
早期離床の意義とリスクのバランス
AVERT(A Very Early Rehabilitation Trial)試験(Bernhardt et al., 2016)は、発症後24時間以内の超早期離床の効果を検証しました。この試験では、頻度・量ともに高い早期離床が通常ケアより転帰を悪化させることが示され、「早ければよい」わけではなく、適切な強度・タイミング・患者選択が重要であることが改めて確認されました。
脳卒中リハでは「積極的に動かす」と「安全を守る」のバランスを常に意識することが求められます。
リハ開始前の確認事項
バイタルサインの測定
リハビリ開始前には必ずバイタルサインを確認します。測定項目と確認のポイントは以下のとおりです。
| 測定項目 | 確認のポイント |
|---|---|
| 血圧(収縮期・拡張期) | 前日・前回との比較、両上肢差の確認 |
| 心拍数・脈拍 | リズム不整の有無(心房細動の把握) |
| SpO2(経皮的酸素飽和度) | 安静時から低下していないか |
| 体温 | 発熱(38度以上)の有無 |
| 意識レベル | 普段と比べた覚醒状態・応答性 |
カルテ・申し送りの確認
バイタルだけでなく、以下の情報をリハ前に確認する習慣をつけます。
- 夜間の経過:夜間の血圧変動・不整脈・転倒・嘔吐の有無
- 点滴・薬剤変更:降圧薬・抗凝固薬の追加・変更の有無
- 直近の検査値:Hb(貧血)、Cr(腎機能)、K(低K血症は不整脈リスク)
- 医師からの指示:安静度の変更・荷重制限・中止条件の指示
患者本人への問診
「今日の気分はどうですか?」「昨日と比べて何か変わりましたか?」——シンプルな問いかけが異変の発見につながります。特に以下の訴えは要注意です。
- 頭痛(特に「今まで経験したことがない」頭痛)
- めまい・ふらつきの増悪
- 胸痛・動悸・息切れ
- 視野の変化・複視
- 麻痺の悪化・新たな感覚異常
血圧管理:開始基準と中止基準
なぜ脳卒中患者は血圧が高めになるのか
脳梗塞急性期には、脳の虚血領域への血流を維持するために血圧が反応性に上昇することがあります。また、降圧薬の調整が完了していない段階での安易な降圧はかえって梗塞巣を拡大させる危険があります。一方で過度の高血圧は出血性変換のリスクを高めます。急性期の血圧管理は主治医の指示に従うことが大原則です。
リハビリの血圧基準(目安)
以下は一般的に参照される基準です。ただし、個々の患者の基礎血圧・病態・医師指示によって判断が異なります。必ず施設のプロトコルと主治医指示を優先してください。
開始を慎重に判断する基準
| 状況 | 目安 |
|---|---|
| 収縮期血圧が高い | 200 mmHg 以上では開始を控え、医師に確認 |
| 収縮期血圧が低い | 90 mmHg 未満では開始を控え、医師に確認 |
| 拡張期血圧が高い | 110 mmHg 以上では医師に確認 |
リハ中止を検討する基準
| 状況 | 目安 |
|---|---|
| 収縮期血圧の上昇 | 安静時比 +40 mmHg 以上の上昇 |
| 収縮期血圧の低下 | 安静時比 −20 mmHg 以上の低下 |
| 拡張期血圧の上昇 | 120 mmHg 以上 |
| 症状を伴う血圧変化 | 頭痛・めまい・胸痛・顔面紅潮を伴う場合は即中止 |
血圧測定のタイミング
- リハ開始前(安静時)
- 運動負荷がかかる前後(立位獲得・歩行開始前後)
- 症状変化時は都度測定
心拍数・SpO2の管理
心拍数の基準
開始を慎重に判断する基準
- 安静時心拍数 >100 bpm(頻脈):発熱・脱水・心不全・不整脈を鑑別
- 安静時心拍数 <50 bpm(徐脈):ブロックや薬剤性を確認
リハ中止を検討する基準
- 運動中に新たな不整脈(頻発する期外収縮・心房細動の急激な頻脈化)が出現
- 目標心拍数(最大心拍数の70〜80%程度)を大きく超える
- 動悸・胸痛・息切れを伴う心拍数変化
SpO2の基準
- 安静時 SpO2 が96%以上あることを確認する
- SpO2 が90%未満ではリハを中止し、医師・看護師に報告
- COPD合併例など慢性的に低い場合は個別の基準を主治医と確認
自覚的運動強度(Borg scale)の活用
バイタルに加え、患者の主観的な辛さをBorg scaleで評価します。
| Borgスコア | 運動の感じ方 | リハでの目安 |
|---|---|---|
| 6〜7 | 非常に楽 | 準備運動・超急性期 |
| 11〜13 | ややきつい | 急性期〜回復期の適切な強度 |
| 15〜17 | かなりきつい | 過負荷の可能性、要注意 |
| 19〜20 | 非常にきつい | 直ちに中止 |
神経症状の変化:見落としてはならないサイン
リハビリ中に以下の症状が新たに出現・増悪した場合は、直ちに中止して報告します。
即時中止・緊急報告が必要な症状
- 突然の激しい頭痛(「今まで経験したことがない」レベル):くも膜下出血・脳出血を疑う
- 意識レベルの低下:JCSのスコアが上昇する、呼びかけへの反応が鈍くなる
- 麻痺の急速な増悪:握力低下・下肢の支持力低下が急に悪化する
- 新たな視野障害・複視:眼動脈系の新たな虚血を疑う
- 嘔吐(特に噴射性):頭蓋内圧亢進のサイン
- 痙攣発作
経過観察しながら報告すべき症状
- 軽度の頭痛(既往の頭痛パターンと異なる場合は要注意)
- ふらつき・めまいの増悪(新たな前庭症状か)
- 疲労の急激な増大
- 発汗・顔面蒼白
リハ中止の実際:「止める」判断の根拠を持つ
中止判断のフレームワーク
リハを中止するかどうか迷ったとき、以下の問いに答えることで判断を整理できます。
- バイタルサインは基準内か?(血圧・心拍・SpO2)
- 患者の自覚症状に変化はないか?(頭痛・胸痛・息切れ・めまい)
- 神経症状に変化はないか?(麻痺・意識・視野)
- 表情・顔色・発汗など外見に変化はないか?
1〜4のいずれかで「異常あり」と判断した場合は、まず中止してから評価します。「念のため止める」は正しい判断です。
中止後の対応
- 患者を安全な体位(座位または臥位)に
- バイタルサインを再測定
- 症状の詳細を確認・記録(何時何分に何が起きたか)
- 担当看護師・医師に報告
医師・看護師への報告のポイント
「報告が遅い」「何を伝えたいのかわからない」と言われないために、SBAR(エスバー)のフレームワークを活用します。
| SBAR | 内容 | 例 |
|---|---|---|
| S(Situation:状況) | 今何が起きているか | 「リハ中に血圧が上昇しました」 |
| B(Background:背景) | 患者の背景情報 | 「○○さん、70歳、右片麻痺、入院3日目です」 |
| A(Assessment:評価) | 自分のアセスメント | 「頭痛を伴っており、脳圧上昇が心配です」 |
| R(Recommendation:提案) | 何をしてほしいか | 「診察をお願いできますか」 |
報告の際は「リハを中止しました」「○時○分に測定した値は○○です」という具体的な情報を先に伝えることが重要です。
転倒リスクの管理
脳卒中患者の転倒リスクは非常に高く、Nyberg & Gustafson(1997)によれば、脳卒中リハビリテーション病棟入院患者の約11〜39%が入院中に転倒を経験すると報告されています。
脳卒中特有の転倒リスク因子
- 麻痺・筋力低下による支持力不足
- 感覚障害(深部感覚低下による姿勢制御の困難)
- 半側空間無視(麻痺側の空間・自分の体を認識しにくい)
- 認知機能障害(危険を察知できない・衝動的な行動)
- 薬剤性(降圧薬・睡眠薬による起立性低血圧・鎮静)
転倒予防の実践
- ベッド周囲の環境整備:ナースコールの位置確認、床の整理
- 適切な履物の指導:滑りにくい靴・スリッパの選択
- 離床のルーティン化:座位での血圧確認→ゆっくり起立→立位安定確認の順
- 見守り体制の共有:病棟スタッフへの転倒リスク情報の共有
その他の合併症リスク
深部静脈血栓症(DVT)
麻痺肢の活動低下・長期臥床により下肢静脈に血栓が形成され、肺塞栓症(PE)の原因となります。
- 観察ポイント:下肢の腫脹・熱感・発赤・把握痛
- リハへの影響:DVT疑いがある場合はリハ前に医師に確認(積極的な運動は血栓遊離のリスク)
- 予防:早期離床・弾性ストッキング・間欠的空気圧迫法(IPC)
誤嚥・誤嚥性肺炎
嚥下障害は脳卒中の頻度の高い合併症であり、リハビリ中の誤嚥にも注意が必要です。
- 観察ポイント:痰の増加・発熱・SpO2低下・食事中の咳込み
- リハへの影響:誤嚥性肺炎合併例では呼吸状態の変化に特に注意
- 体位管理:頭部挙上30度以上の姿勢で食事・経管栄養を実施
ほーりーの臨床メモ
リハビリを中止すべき状況の判断は、新人PTにとって最も緊張する場面のひとつですよね。もちろん自分もそうだった。「もう少し続けたい」という患者さんの意欲と、「安全を守らなければ」という責任感の間で迷いますよね。
中止基準を「覚えるもの」ではなく「なぜその数値・状態が問題なのか」として理解することが大切。血圧が高い状態での運動がなぜリスクになるのか、心拍数の上昇限界がなぜ決まっているのかを理解していると、基準外の状況での判断に応用できるようになります。
迷ったときは「上司・先輩に確認する」のが最善です。中止判断をひとりで抱え込まず、チームで共有する文化を持つことが、患者さんの安全を守る最大の防波堤になります。
まとめ
- 脳卒中患者は再発・心事故・転倒・DVT・肺炎など多重リスクを抱えており、リハ前の確認が不可欠
- 血圧は収縮期200 mmHg以上・90 mmHg未満では慎重に判断し、運動中の±40/20 mmHg変化で中止を検討
- SpO2が90%未満・新たな不整脈・Borg 19〜20では即時中止
- 新たな頭痛・意識変化・麻痺増悪・嘔吐は即時中止・緊急報告のサイン
- 「止める判断」に迷ったら止める——根拠を持って「中止した理由」を説明できることが重要
- 報告にはSBARを活用し、具体的な数値と時刻を先に伝える
関連記事
- 脳卒中後の転倒予防——リスク評価と予防的介入のポイント
- プッシャー症候群の基礎知識と臨床介入
- 片麻痺患者の立ち上がり動作分析——代償運動の見方と訓練の進め方
- ベッド上のポジショニング——担当してすぐに考えたい臥位管理の基本
免責事項
本記事は理学療法士による教育・情報提供を目的として執筆されています。個々の患者さんへの具体的な医療行為や訓練内容については、担当医師・理学療法士の指導のもとで判断・実施してください。本記事の内容を参考に生じたいかなる結果についても、筆者および当ブログは責任を負いません。
参考文献
- Bernhardt J, Churilov L, Ellery F, et al; AVERT Collaboration Group. Prespecified dose-response analysis for A Very Early Rehabilitation Trial (AVERT). Neurology. 2016;86(23):2138-2145. doi:10.1212/WNL.0000000000002459
- Langhorne P, Stott DJ, Robertson L, et al. Medical complications after stroke: a multicenter study. Stroke. 2000;31(6):1223-1229. doi:10.1161/01.STR.31.6.1223
- Nyberg L, Gustafson Y. Fall prediction index for patients in stroke rehabilitation. Stroke. 1997;28(4):716-721. doi:10.1161/01.STR.28.4.716
- Bernhardt J, Dewey H, Thrift A, Collier J, Donnan G. A very early rehabilitation trial for stroke (AVERT): phase II safety and feasibility. Stroke. 2008;39(2):390-396. doi:10.1161/STROKEAHA.107.492363
- Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update. Stroke. 2019;50(12):e344-e418. doi:10.1161/STR.0000000000000211
- 日本リハビリテーション医学会(監修). リハビリテーション医療における安全管理・推進のためのガイドライン. 診断と治療社; 2006.
- 日本脳卒中学会 脳卒中ガイドライン委員会(編). 脳卒中治療ガイドライン2021〔改訂2025〕. 協和企画; 2025.
- 日本理学療法士協会. 理学療法診療ガイドライン第2版. 2021.