「傾く」にも種類がある——Lateropulsionの病態・評価・介入を整理する

この記事でわかること
- Lateropulsion(ラテロパルジョン)とは何か、なぜ起こるのか
- ウォーレンベルグ症候群(延髄外側症候群)との関係
- 前庭神経核の障害という神経学的メカニズム
- プッシャー症候群との決定的な違い(責任病巣・方向・SVV)
- 前庭リハビリを中心とした理学療法アプローチ
「さっきのプッシャー症候群の患者さんとは傾き方が違う気がする……これも同じ介入でいいのかな?」——脳卒中病棟でそう感じたことがある新人PTは多いと思います。
「傾く」という症状は一見同じでも、その原因が異なれば、観察ポイントも介入の方向性も変わります。前回の記事(プッシャー症候群)で解説した重力知覚システムの障害とは別に、前庭神経核の障害による「横への引力感・転倒傾向」——これがLateropulsionです。この記事では、Lateropulsionの神経学的メカニズムから臨床での対応まで、プッシャー症候群との違いを軸に整理します。
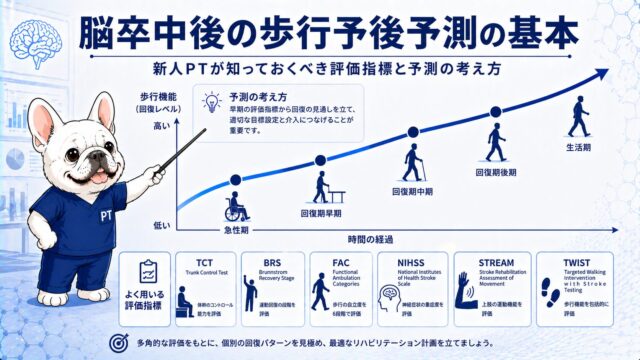
Lateropulsionとは
Lateropulsion(ラテロパルジョン、側方突進)は、脳幹・小脳病変後に生じる「病巣側への強い転倒傾向」のことです。患者は「横に引っ張られる」「倒れ込んでしまう」という感覚を訴え、座位・立位・歩行のあらゆる場面で同側への傾きが生じます。
プッシャー症候群との外見上の類似から混同されることがありますが、神経学的な背景はまったく異なります。
Lateropulsionの主な特徴
- 病巣同側(ipsipulsion)への転倒傾向
- めまい・悪心・嘔吐を伴うことが多い
- 眼振やSkew deviation(垂直性複視)を伴う
- 修正しようとしても体がついてこない(抵抗というより制御不能な感覚)
- 触覚・深部感覚は比較的保たれる(温痛覚は障害される)
代表的な原因:ワレンベルグ症候群
Lateropulsionを引き起こす代表的な疾患がワレンベルグ症候群(Wallenberg syndrome、延髄外側症候群)です。後下小脳動脈(PICA:posterior inferior cerebellar artery)または椎骨動脈の閉塞による延髄外側の梗塞で生じます。
ワレンベルグ症候群の症状
ワレンベルグ症候群の症状は、障害された神経核・神経路によって病巣側(同側)と病巣対側(反対側)で異なります。
病巣側(同側)に出る症状
- ホルネル症候群:縮瞳・眼瞼下垂・眼球陥凹(交感神経路の障害)
- 顔面の温痛覚障害:三叉神経脊髄路核の障害
- 小脳性失調:小脳・小脳路の障害
- Lateropulsion:前庭神経核の障害
- 嚥下障害・嗄声:疑核(迷走神経・舌咽神経核)の障害
病巣対側(反対側)に出る症状
- 体幹・四肢の温痛覚障害:脊髄視床路(頸部で交差済み)の障害
- 触覚・深部感覚は多くの場合保たれる
前庭症状(両側性に出ることがある)
- 回転性めまい
- 悪心・嘔吐
- 眼振(多方向性、または注視方向性)
- Skew deviation(一方の眼が高位・他方が低位になる垂直性複視)
- 主観的視覚的垂直(SVV)のずれ
神経学的メカニズム:なぜ横に倒れるのか
Lateropulsionの主因は前庭神経核(vestibular nuclei)の障害です。
前庭神経核の役割
前庭神経核は、内耳の耳石器・半規管からの重力・加速度情報を受け取り、以下に信号を送る重要な中継点です。
- 脊髄(前庭脊髄路):姿勢筋の緊張を調整し、身体の傾きに対する修正反応を生み出す
- 眼球運動系(内側縦束):眼球を安定させ、視線を保持する(前庭眼反射)
- 視床・皮質:垂直軸の主観的認識に関与
下前庭神経核(inferior vestibular nucleus)が延髄外側に位置するため、ワレンベルグ症候群では特に障害を受けやすく、Lateropulsionが生じます。
傾きのメカニズム
下前庭神経核が障害されると、以下の連鎖が生じます。
- 病巣側の前庭神経核からの出力が低下
- 左右の前庭脊髄路のバランスが崩れる(病巣側が弱くなる)
- 非病巣側の前庭脊髄路が相対的に優勢になり、病巣側への体幹筋の過緊張・側方引力が生じる
- 患者は病巣側へ倒れ込む感覚を経験する
さらに、主観的視覚的垂直(SVV:Subjective Visual Vertical)も病巣側へ傾くことが多く(Dieterich & Brandt, 1992)、視覚情報による垂直の判断そのものが障害されます。これがプッシャー症候群との大きな違いです。
プッシャー症候群との鑑別
Lateropulsionとプッシャー症候群は「横に傾く」という外見上の類似から混同されやすいですが、責任病巣・傾きの方向・メカニズム・介入方法が大きく異なります。
比較表
| 比較項目 | Lateropulsion | プッシャー症候群 |
|---|---|---|
| 主な責任病巣 | 延髄外側・脳幹・小脳(前庭神経核) | 後部視床・後部島皮質 |
| 傾きの方向 | 病巣同側(ipsipulsion) | 麻痺側=病巣対側(contrapulsion) |
| 代表的な疾患 | ワレンベルグ症候群・橋梗塞 | 大脳・視床梗塞・出血 |
| 主観的視覚的垂直(SVV) | 病巣側へずれることが多い | 保たれる(ずれない) |
| めまい・悪心 | 多くの場合あり | 通常なし |
| 眼振・Skew deviation | あることが多い | 通常なし |
| 修正への抵抗 | 体が制御できない感覚 | 意図的に抵抗する |
| 温痛覚障害 | あり(交差パターン) | 通常なし |
| 視覚フィードバックの有効性 | SVVもずれているため効果が限定的 | 有効(SVVは保たれる) |
臨床での見分け方
- めまい・悪心があるか:あればLateropulsionの可能性が高い
- 眼振・Skew deviationがあるか:あれば前庭/脳幹病変を示唆
- 傾きの方向が麻痺側と一致しているか:麻痺側に傾くのはプッシャー症候群、麻痺と関係ない方向(病巣側)に傾くのはLateropulsion
- 修正への抵抗の質:積極的に抵抗するならプッシャー症候群、体が言うことをきかない感じならLateropulsion
評価のポイント
姿勢観察
- 座位・立位での側方傾斜の方向と程度を確認する
- 傾きは病巣側(同側)か、対側(麻痺側)か
- 支持なしで座位保持ができるか
- 歩行時の側方逸脱方向の確認
眼球運動・前庭機能の確認
- Skew deviation:一方の眼が上方・他方が下方にずれる現象(垂直軸の眼球回旋を反映)
- 眼振の有無と方向:注視方向性眼振や自発眼振の確認
- 頭部衝動検査(Head impulse test):半規管機能の簡易評価
SVVの確認(臨床簡易版)
正式なSVV測定は専用機器が必要ですが、臨床的な代用として:
- 部屋の柱や壁の垂直線を示し、「これはまっすぐに見えますか」と問う
- 患者が垂直と感じる角度が明らかに病巣側に傾いている場合、SVVのずれを疑う
めまい・平衡障害の生活影響の評価
DHI(Dizziness Handicap Inventory)(Jacobson & Newman, 1990)は、めまいによる機能障害・生活への影響を25項目で定量化するツールです。前庭系のリハビリ前後の変化測定にも活用できます。
理学療法アプローチ
急性期の安全確保
Lateropulsionは急性期の転倒リスクが極めて高いため、安全の確保が最優先です。
- ベッドの柵・離床時の介助体制を整備する
- 車椅子移動時はブレーキ・フットレストの確認を徹底する
- 座位での側方サポート(クッション等)を環境設定する
- 転落リスクの高い患者ではハーネスや安全帯の活用を検討する
前庭リハビリテーション
Lateropulsionを伴う前庭障害に対しては、前庭リハビリテーション(vestibular rehabilitation)が中核的なアプローチとなります。
1. 適応訓練(Adaptation)
眼球運動と頭部運動を組み合わせた訓練で、前庭眼反射の適応を促します。
- VORx1:頭を左右に動かしながら正面の固定したターゲットを見続ける
- VORx2:ターゲットも頭と反対方向に動かしながら追う(より高負荷)
2. 代償訓練(Compensation)
障害された前庭機能を視覚・固有感覚で代償する訓練です。
- 固定した視覚基準(壁・鏡・ドア枠の縦線)を活用した姿勢保持
- 体幹への圧刺激・タッピングによる固有感覚入力の強化
- ただし、SVVもずれている場合は視覚フィードバックの補正効果が限定的になる点に注意
3. 習慣化(Habituation)
めまいを誘発する体位・動作を反復し、中枢神経系の適応(感作低下)を促します。
- 頭部の特定方向への回旋を繰り返す
- 座位から立位への反復的な動作練習
- 症状が誘発される動作を徐々に増やしていく
姿勢制御訓練
座位バランス訓練
- 病巣側への重心移動練習(恐怖を感じやすいため段階的に)
- 支持面を漸減しながら(高さのある座面 → 通常座面 → バランスクッション)
立位バランス訓練
- 平行棒内での立位保持から開始
- 病巣側の手すり使用で側方サポートを確保しながら実施
- 足底への固有感覚刺激(硬い床 → 不安定面)
歩行訓練
- 平行棒内歩行→片手すり歩行→自由歩行への段階的移行
- ハーネス付き免荷装置の使用(急性期・回復初期)
- 歩行中の頭部回旋(VOR訓練を歩行に組み込む)
予後と自然回復
ワレンベルグ症候群のLateropulsionは、プッシャー症候群と同様に、時間経過とともに改善する傾向があります。Kim(2003)の130例の延髄梗塞患者の研究では、Lateropulsionは多くの症例で発症後数週間〜数ヶ月で軽減または消失したと報告されています。
ただし、回復の速度と程度には個人差があります。
予後に影響する因子
- 病変の大きさと部位(前庭神経核の破壊程度)
- SVVのずれの程度(大きいほど回復に時間がかかる傾向)
- めまい・悪心の重症度(高いほど離床・訓練開始が遅れやすい)
- 合併する小脳失調の程度
回復の目安
- Lateropulsion自体は比較的回復が良好
- ただし、ホルネル症候群・嚥下障害は長期化することがある
- 退院後もめまいや不安定感が残る場合は、外来での前庭リハビリ継続を検討する
ほーりーの臨床メモ
Lateropulsionはプッシャー症候群と混同されやすいが、原因部位も臨床像も異なる。延髄外側病変に多いという特徴を知っておくと、画像と症状を結びつけた理解ができます。
Lateropulsionは押す現象がない分介助者への負担は少ないが歩行練習の際には転倒リスクには注意している。
Lateropulsionへのアプローチはプッシャーとは異なり、体幹の安定化と体重移動練習が中心になることが多い。医師から画像所見を教えてもらいながら、症状の成り立ちを理解してからアプローチを設計することで、介入の根拠が明確になるはず。
まとめ
- Lateropulsionは前庭神経核の障害による病巣同側への転倒傾向で、ワレンベルグ症候群が代表例
- プッシャー症候群(後部視床・後部島皮質の障害、病巣対側への傾き)とは責任病巣・メカニズム・介入が根本的に異なる
- SVVが病巣側へずれることが多く、視覚フィードバックだけでは補正が不十分な場合がある
- 前庭リハビリ(適応・代償・習慣化)と段階的な姿勢・歩行訓練を組み合わせて進める
- 転倒リスクが極めて高い急性期の安全確保が最重要課題であり、自然回復力は比較的高い
関連記事
- 「なぜ傾くの?」が解ければ対応が変わる——プッシャー症候群の基礎知識と臨床介入
- 片麻痺患者の歩行分析入門——問題点の抽出とアプローチの考え方
- 脳卒中後の転倒予防——リスク評価と予防的介入のポイント
- ベッド上のポジショニング——担当してすぐに考えたい臥位管理の基本
免責事項
本記事は理学療法士による教育・情報提供を目的として執筆されています。個々の患者さんへの具体的な医療行為や訓練内容については、担当医師・理学療法士の指導のもとで判断・実施してください。本記事の内容を参考に生じたいかなる結果についても、筆者および当ブログは責任を負いません。
参考文献
- Dieterich M, Brandt T. Wallenberg’s syndrome: lateropulsion, cyclorotation, and subjective visual vertical in thirty-six patients. Ann Neurol. 1992;31(4):399-408. doi:10.1002/ana.410310408
- Kim JS. Pure lateral medullary infarction: clinical-radiological correlation of 130 acute, consecutive patients. Brain. 2003;126(Pt 8):1864-1872. doi:10.1093/brain/awg169
- Perennou DA, Mazibrada G, Chauvineau V, Greenwood R, Rothwell J, Gresty MA, Bronstein AM. Lateropulsion, pushing and verticality perception in hemisphere stroke: a causal relationship? Brain. 2008;131(Pt 9):2401-2413. doi:10.1093/brain/awn170
- Brandt T, Dieterich M. Skew deviation with ocular torsion: a vestibular brainstem sign of topographic diagnostic value. Ann Neurol. 1993;33(5):528-534. doi:10.1002/ana.410330515
- Jacobson GP, Newman CW. The development of the Dizziness Handicap Inventory. Arch Otolaryngol Head Neck Surg. 1990;116(4):424-427. doi:10.1001/archotol.1990.01870040046011
- Karnath HO, Ferber S, Dichgans J. The origin of contraversive pushing: evidence for a second graviceptive system in humans. Neurology. 2000;55(9):1298-1304. doi:10.1212/wnl.55.9.1298
- McDonnell MN, Hillier SL. Vestibular rehabilitation for unilateral peripheral vestibular dysfunction. Cochrane Database Syst Rev. 2015;2015(1):CD005397. doi:10.1002/14651858.CD005397.pub4
- 日本脳卒中学会 脳卒中ガイドライン委員会(編). 脳卒中治療ガイドライン2021〔改訂2025〕. 協和企画; 2025.