なぜ脳卒中で手足が動かなくなるのか——運動麻痺のメカニズムとリハビリへの活かし方

「脳卒中で麻痺が出る」——これは誰でも知っています。しかし「なぜ動かなくなるのか」「回復するとはどういうことか」を神経科学の視点できちんと説明できますか?
担当患者に「先生、なんで私の手は動かないんですか?」と問われたとき、「脳がやられたから」では答えになりません。麻痺のメカニズムを理解することは、評価の精度を上げ、訓練の根拠を患者に伝え、回復の見通しを立てるための基盤です。この記事では、運動麻痺の病態を神経生理学から整理し、臨床での活かし方まで解説します。
この記事でわかること
- 運動麻痺の定義と、脳卒中でなぜ手足が動かなくなるのかの仕組み
- 上位運動ニューロン障害としての片麻痺の病態(弛緩性麻痺→痙性麻痺の移行)
- 障害部位(皮質・内包・脳幹)による麻痺パターンの違い
- Brunnstromステージを中心とした麻痺の回復過程
- 麻痺の評価指標と予後予測の考え方
運動麻痺とは何か
定義
運動麻痺(motor paralysis)とは、随意運動の障害です。筋肉そのものや神経筋接合部に問題があるわけではなく、中枢神経系から運動命令を伝える経路が損傷されることで生じます。
完全に動かなくなった状態を「完全麻痺(plegia)」、部分的に残存する状態を「不全麻痺(paresis)」と呼びます。片側の上下肢に生じるものが「片麻痺(hemiplegia / hemiparesis)」であり、脳卒中後の最も代表的な運動障害です。
運動麻痺は筋力低下だけでなく、運動の精緻さ・速さ・タイミングの障害を含む広い概念です。「力は入るが細かい動きができない」という状態も麻痺の一形態です。
麻痺と「動かせない」の違い
臨床でしばしば混同されますが、運動麻痺と以下は区別する必要があります。
| 状態 | 原因 | 特徴 |
|---|---|---|
| 運動麻痺 | 上位・下位運動ニューロン障害 | 随意運動が障害される |
| 疼痛による運動制限 | 関節・筋の疼痛 | 動かそうとすると痛い |
| 失行(apraxia) | 高次脳機能障害 | 命令を理解して動かそうとするが動作が組み立てられない |
| 意欲・注意の低下 | 認知・精神症状 | 促せば動かせることがある |
評価時に「動かない」原因が何かを丁寧に鑑別することが、適切な訓練立案の前提です。
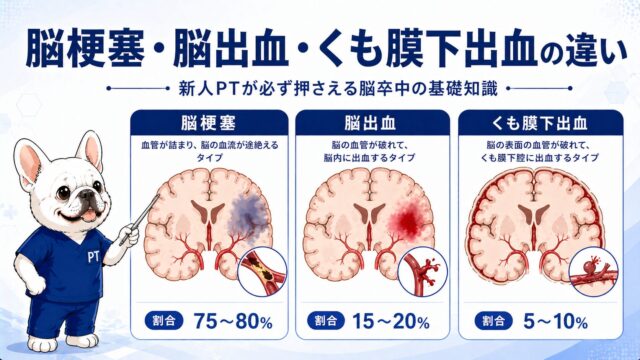
脳卒中で麻痺が起きる仕組み
上位運動ニューロンと下位運動ニューロン
運動指令が筋肉に届くまでのルートは2段階です。
上位運動ニューロン(UMN:Upper Motor Neuron)
- 大脳皮質の運動野(一次運動野、補足運動野など)から始まる
- 皮質脊髄路(錐体路)・皮質延髄路を経て脊髄前角または脳神経核へ下降する
- 随意運動の計画・開始・調節を担う
下位運動ニューロン(LMN:Lower Motor Neuron)
- 脊髄前角細胞(α運動ニューロン)または脳神経核の運動細胞
- 末梢神経を通じて筋肉を直接支配する
- 「最終共通路(final common pathway)」とも呼ばれる
脳卒中による片麻痺は、ほぼすべてが上位運動ニューロン障害(UMN障害)です。脊髄や末梢神経の下位運動ニューロンは傷ついておらず、筋肉自体も正常です。障害されているのは、大脳皮質から脊髄前角細胞に至る「命令の通り道」です。
皮質脊髄路(錐体路)の解剖
随意運動を担う主要な下行性経路が皮質脊髄路です。その経路を追うと、なぜ脳卒中で反対側の麻痺が生じるのかが理解できます。
- 大脳皮質一次運動野(中心前回):随意運動の指令を発する
- 放線冠:白質内を扇状に集束しながら下降
- 内包後脚:最も集束された部位。ここの小さな梗塞でも大きな麻痺が生じる
- 中脳大脳脚:脳幹を通過
- 橋:皮質橋脊髄路の一部が分岐
- 延髄錐体:左右の線維が交叉(錐体交叉)→ この交叉により右脳障害→左麻痺になる
- 脊髄側索(外側皮質脊髄路):脊髄を下降し、各レベルで前角細胞にシナプスを形成
内包後脚はこの経路の中でも特に密集しており、穿通枝(レンズ核線条体動脈など)の閉塞で生じるラクナ梗塞がここを巻き込むと、上下肢とも麻痺する純粋運動性片麻痺(pure motor hemiplegia)が生じます。
上位運動ニューロン障害の症状
UMN障害の症状は「陰性症状(negative symptoms)」と「陽性症状(positive symptoms)」に分けて理解すると整理しやすいです。
陰性症状(失われるもの)
| 症状 | 内容 |
|---|---|
| 随意運動の減弱・消失 | 力が入らない、動かせない |
| 巧緻性の低下 | 指のつまみ・ボタン操作などが困難 |
| 選択的運動制御の障害 | 個々の関節を独立して動かせない(共同運動パターン) |
| 疲労しやすさ | 反復運動で急速に筋力が低下する |
陽性症状(新たに出現するもの)
| 症状 | 内容 |
|---|---|
| 痙性(spasticity) | 速度依存性の筋緊張亢進(Lance, 1980の定義) |
| 腱反射亢進 | 深部腱反射の増強(DTR↑↑) |
| クローヌス | 持続的な他動伸張で繰り返す不随意収縮 |
| 病的反射 | Babinski徴候(足底刺激で母趾が背屈・他指が開く) |
| 連合反応 | 他の部位に力を入れると麻痺肢が不随意に動く |
| 屈曲筋共同運動・伸展筋共同運動 | パターン化された筋群の同時収縮 |
これらの陽性症状は、脳の上位中枢による脊髄の抑制が失われることで脊髄レベルの反射が過剰になる「脱抑制(disinhibition)」によって生じます。
弛緩性麻痺から痙性麻痺へ:急性期から回復期の変化
脳卒中直後の麻痺と、数週間後の麻痺は性状が異なります。
急性期:弛緩性麻痺(flaccid paralysis)
発症直後は、麻痺肢の筋緊張が著しく低下した「弛緩性麻痺」の状態になります。これは「神経性ショック(diaschisis:遠隔機能抑制)」により、皮質からの入力が突然失われた脊髄回路が機能的に沈黙するためです。
- 深部腱反射が消失または著しく低下する
- 筋はぐにゃりとして支持性がない
- Babinski徴候は早期から陽性となることが多い(錐体路障害の指標)
亜急性〜回復期:痙性麻痺(spastic paralysis)への移行
発症後数日〜数週間で、脊髄レベルの反射回路が再組織化され、筋緊張が増大してきます。この時期には:
- 深部腱反射が亢進する
- 屈曲または伸展の共同運動パターンが出現する
- 上肢では屈曲優位(肩内転・肘屈曲・手関節掌屈)、下肢では伸展優位(股・膝伸展・足底屈)のパターンが典型的
- 痙性が強まると関節可動域制限・拘縮のリスクが高まる
この移行のスピードや程度は、損傷の大きさ・部位・側副路の残存状況によって個人差が大きいです。
障害部位による麻痺パターンの違い
脳卒中の発症部位によって、麻痺の出方が異なります。
大脳皮質(皮質病変)
- 顔面・上肢・下肢に部位差がある麻痺(上肢優位・下肢優位など)
- 「失語」「失行」「無視」など高次脳機能障害を伴うことが多い
- 大脳皮質では顔・手・指の支配領域が広く、皮質梗塞では手指の細かい麻痺が目立つ
- 皮質病変(特に補足運動野)では随意運動の開始遅延が特徴的
内包(内包病変)
- 線維が密集するため、顔面・上肢・下肢が均等に麻痺する「均等型片麻痺」が典型
- 感覚路(視床放線)も近接するため感覚障害を合併することが多い
- ラクナ梗塞(純粋運動性片麻痺)の代表的な部位
脳幹(橋・延髄病変)
- 錐体交叉より上位で麻痺が生じると対側麻痺
- 交代性片麻痺(alternating hemiplegia):病変側の脳神経麻痺+対側の上下肢麻痺が特徴
- 例:Wallenberg症候群(延髄外側梗塞)では同側の顔面感覚障害と対側の温痛覚障害
- 例:一側橋梗塞では同側の顔面神経麻痺と対側の上下肢麻痺(Millard-Gubler症候群)
放線冠・深部白質
- 脳出血・大梗塞でよく見られる
- 上肢・下肢ともに麻痺するが、内包よりは均等性が低いことがある
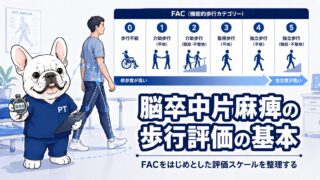
麻痺の回復過程:Brunnstromステージ
脳卒中後の運動麻痺の回復は、1970年にSigne Brunnstromが提唱した6段階のステージで理解されることが多いです。臨床での汎用性が高く、今も広く使用されています。
Brunnstromステージ(上肢・手指・下肢)
| Stage | 特徴 |
|---|---|
| Ⅰ | 弛緩性麻痺。随意運動なし |
| Ⅱ | 最小限の随意運動が出現。共同運動パターンの出現(上肢:屈曲共同運動、下肢:伸展共同運動) |
| Ⅲ | 共同運動パターンでの随意的な動きが可能。痙性が最大となる時期 |
| Ⅳ | 共同運動パターンから部分的に逸脱した動きが可能。痙性が軽減し始める |
| Ⅴ | 共同運動パターンからほぼ離脱。分離運動が可能になる |
| Ⅵ | 個々の関節の独立した随意運動が可能。協調性がやや低い程度 |
Brunnstromステージは上肢・手指・下肢でそれぞれ評価します。「上肢はStage Ⅲ、手指はStage Ⅱ」のように部位によって異なることが多く、一般に手指の回復が最も遅れます。
なぜ「共同運動パターン」が出現するのか
Stage Ⅱ〜Ⅲで見られる共同運動は、脊髄・脳幹レベルで保存されている原始的な運動パターンが脱抑制によって前面に出てくる現象です。皮質からの精緻な運動制御が失われた結果、より下位の「パターン的な運動プログラム」だけが残存します。
この共同運動はリハビリの初期段階では積極的に活用される(力を引き出す足がかりになる)一方、それに固執しすぎると分離運動への移行を妨げる可能性もあります。訓練の設計では「どのステージの動きを引き出すか」を意識することが重要です。
麻痺の評価指標
Brunnstromステージ(BRS)
前述の通り。簡便で再現性が高く、経時的変化の追跡に適しています。
徒手筋力テスト(MMT: Manual Muscle Test)
0〜5の6段階で個々の筋の筋力を評価します。UMN障害では「筋力は弱いが痙性がある」という複雑な状態になるため、MMT単独では麻痺の質的評価は難しいです。BRSと組み合わせて使います。
NIHSS(NIH Stroke Scale)
脳卒中の重症度を評価するスケールで、運動麻痺の項目(上肢・下肢の各0〜4点)が含まれます。急性期の重症度把握や研究でよく使用されます。
Fugl-Meyer Assessment(FMA)
上下肢の運動機能・感覚・バランスを総合的に評価する標準的な評価ツールです。研究場面でのゴールドスタンダード的な位置づけです。上肢66点・下肢34点で構成されており、Brunnstromのステージ概念を土台にしています。
痙性の評価:Modified Ashworth Scale(MAS)
0〜4の5段階で筋緊張を他動的に評価します。0が正常、4が強直。痙性の管理(ボツリヌス療法や装具の選択)に直接関連する評価です。
麻痺の回復予後:どこまで回復するか
予後予測に影響する主な因子
- 発症時の麻痺の重症度:最も強力な予測因子。発症直後に全く動かない場合は予後が厳しい
- 発症からの時間:一般に3〜6か月以内が最も急速な回復期
- 年齢:若年ほど可塑性が高い傾向があるが、高齢でも回復は起こる
- 病変の大きさと部位:内包後脚の完全な破壊は予後不良因子
- 合併症:意識障害・認知機能障害・うつ状態は回復の妨げになる
手指回復に関する研究
Kwakkel et al.(2003)は、発症時に上肢が弛緩性麻痺(BRS Ⅰ)の場合、手指の巧緻性回復の確率は14%程度にとどまると報告しています。一方、発症後9日時点でわずかでも手指の動きがある場合(BRS Ⅱ以上)は、その後の回復確率が大幅に上昇します。
この知見は「急性期の早期評価が予後予測の鍵になる」ことを示すとともに、「9日間のウィンドウ」を意識した評価の重要性を教えています。
下肢の回復は上肢よりよい
一般に、下肢(特に歩行能力)の回復は上肢よりも良好です。これは:
- 下肢の粗大運動は皮質脊髄路以外(網様体脊髄路など)でも支援されるため
- 立位・歩行の反復訓練が行いやすく、神経可塑性を促しやすいため
「歩けるようになったが手が使えない」という状態は脳卒中リハではよく見られるパターンです。
リハビリへの活かし方
「いまどのステージか」を意識した訓練設計
Brunnstromステージを把握することで、訓練の目標を「現在の一段階上」に設定できます。
- Stage Ⅱ:共同運動を引き出す → 重力を利用した近位部の運動から始める
- Stage Ⅲ→Ⅳ:共同運動パターンから逸脱する運動へ移行 → 肘伸展しながら肩を外転するなど
- Stage Ⅳ→Ⅴ:分離運動の反復練習 → 日常生活動作での使用場面を増やす
「共同運動を固定化させない」意識を早期から持ちつつ、無理に分離運動を求めすぎて意欲低下を招かないバランスが重要です。
痙性への対応
痙性は「筋緊張が高い」という一面だけでなく、ADLや姿勢への影響を多面的に評価します。
- 軽度の伸展痙性が歩行を支えている場合は必ずしも悪ではない
- 屈曲痙性が強い場合は関節可動域訓練・ポジショニングで予防的対応
- 重度痙性には薬物療法(バクロフェン・ダントロレン)、局所療法(ボツリヌス毒素注射)の適応を主治医と検討
麻痺のメカニズムを患者・家族に伝える
「脳が命令を出しても、その道(神経の通り道)が傷ついているから信号が届かない状態です」「回復するということは、別のルートを脳が少しずつ開拓していくことです」——このような言葉で伝えることが、患者の回復意欲につながります。
メカニズムを知った患者は「なぜこの訓練をやるのか」が腑に落ち、主体的にリハビリに取り組める可能性があります。
ほーりーの臨床メモ
運動麻痺のメカニズムを理解してから臨床に臨むと、「なぜこの患者さんはこう動くのか」が見えやすくなりました。皮質脊髄路の障害がどのように筋活動の制御に影響するかを知っておくと、痙縮や随意運動の欠如を同じ「麻痺」としてひとまとめにすることはなくなると思います。
臨床で意識しているのは「随意収縮は残っているか」「タイミングのコントロールは?」「力の調整はできるか」という3点です。運動麻痺の重症度と日常生活への影響を結びつけるとき、この3つの視点を大切にしています。
患者さんへの説明では「脳からの指令が届きにくくなっている」という言葉を使うことが多いです。「なぜ動かないのか」を患者さんがわかりやすく理解することも大切なことだと思う。
まとめ
- 脳卒中後の片麻痺は上位運動ニューロン障害であり、筋肉や末梢神経ではなく「命令の経路(皮質脊髄路)」の損傷
- 急性期の弛緩性麻痺は神経性ショックによるもので、亜急性期〜回復期に痙性・共同運動パターンが出現する
- 障害部位(皮質・内包・脳幹)によって麻痺のパターンと合併症状が異なる
- Brunnstromステージはシンプルで臨床的に使いやすい回復の指標。Stage Ⅰ〜Ⅲは共同運動、Ⅳ〜Ⅵは分離運動の段階
- 予後は発症時の重症度・発症後9日での手指動作の有無などで判断の手がかりを得る
- 訓練では「現在のステージの一段階上」を目標に設定し、痙性管理とのバランスをとる
関連記事
▶ 片麻痺患者の立ち上がり動作分析——代償運動の見方と訓練の進め方
▶ 片麻痺患者の歩行分析——異常歩行パターンの評価と訓練への展開
▶ プッシャー症候群の基礎知識と臨床介入
▶ Lateropulsionの病態・評価・介入——プッシャーとの違いを整理する
免責事項
本記事は理学療法士による教育・情報提供を目的として執筆されています。個々の患者さんへの具体的な医療行為や訓練内容については、担当医師・理学療法士の指導のもとで判断・実施してください。本記事の内容を参考に生じたいかなる結果についても、筆者および当ブログは責任を負いません。
参考文献
- Brunnstrom S. Movement Therapy in Hemiplegia: A Neurophysiological Approach. New York: Harper & Row; 1970.
- Twitchell TE. The restoration of motor function following hemiplegia in man. Brain. 1951;74(4):443-480. doi:10.1093/brain/74.4.443
- Lance JW. Symposium synopsis. In: Feldman RG, Young RR, Koella WP, eds. Spasticity: Disordered Motor Control. Chicago: Year Book Medical Publishers; 1980:485-494.
- Kwakkel G, Kollen BJ, van der Grond J, Prevo AJ. Probability of regaining dexterity in the flaccid upper limb: impact of severity of paresis and time since onset in acute stroke. Stroke. 2003;34(9):2181-2186. doi:10.1161/01.STR.0000087172.16305.CD
- Lawrence DG, Kuypers HG. The functional organization of the motor system in the monkey. I. The effects of bilateral pyramidal lesions. Brain. 1968;91(1):1-14. doi:10.1093/brain/91.1.1
- Fugl-Meyer AR, Jääskö L, Leyman I, Olsson S, Steglind S. The post-stroke hemiplegic patient. 1. a method for evaluation of physical performance. Scand J Rehabil Med. 1975;7(1):13-31.
- Duncan PW, Goldstein LB, Matchar D, Divine GW, Feussner J. Measurement of motor recovery after stroke. Stroke. 1992;23(8):1084-1089. doi:10.1161/01.str.23.8.1084
- Bohannon RW, Smith MB. Interrater reliability of a modified Ashworth scale of muscle spasticity. Phys Ther. 1987;67(2):206-207. doi:10.1093/ptj/67.2.206
- Shumway-Cook A, Woollacott MH. Motor Control: Translating Research into Clinical Practice. 5th ed. Philadelphia: Wolters Kluwer; 2017.
- 日本脳卒中学会 脳卒中ガイドライン委員会(編). 脳卒中治療ガイドライン2021〔改訂2025〕. 協和企画; 2025.