「なぜ傾くの?」が解ければ対応が変わる——プッシャー症候群の基礎知識と臨床介入

この記事でわかること
- プッシャー症候群(Pusher syndrome)とは何か、なぜ起こるのか
- 重力知覚システムの障害という神経学的メカニズム
- SCP(Scale for Contraversive Pushing)を用いた評価方法
- プッシャー症候群と半側空間無視・失調との違い
- 視覚フィードバックを中心とした効果が示されている介入方法
「なぜこの患者さんはこんなに麻痺側に傾いて、修正しようとすると逆に抵抗するんだろう?」——脳卒中病棟で新人PTがまず戸惑う症状のひとつが、プッシャー症候群です。
介助しようとすると非麻痺側上下肢で突っ張って抵抗し、放っておけば麻痺側に倒れていく。「危ないから支えてあげよう」という自然な介助の動きが、かえって混乱を招くこともあります。この記事では、プッシャー症候群の神経学的なメカニズムから、信頼性の高い評価スケール(SCP)、そして臨床で試みられている介入方法まで、体系的に整理します。
プッシャー症候群とは
プッシャー症候群(Pusher syndrome、あるいは contraversive pushing とも呼ばれる)は、脳卒中後に生じる姿勢制御障害の一種です。
主な特徴
- 麻痺側への傾斜:安静座位・立位で自発的に麻痺側へ傾く
- 非麻痺側での突っ張り:非麻痺側の上肢・下肢を使って体を麻痺側へ押しつける行動(pushing)
- 修正への抵抗:セラピストが姿勢を垂直に戻そうとすると、強く抵抗する
この「抵抗」こそがプッシャー症候群の最大の特徴であり、単なる筋力低下や協調性障害とは明確に異なります。患者は意図的に悪化させているわけではなく、脳の重力情報処理が障害されているために「傾いていない」と感知しているのです。
発生頻度
脳卒中患者の約10〜18%に出現するとされ(Pedersen et al., 1996)、急性期病棟では比較的よく遭遇する症状です。右半球損傷に多いとされていますが、左半球損傷でも生じます。
なぜ傾くのか:重力知覚システムの障害
プッシャー症候群のメカニズムを最初に体系的に説明したのは、ドイツの神経学者 Hans-Otto Karnath らです(Karnath et al., 2000)。
2つの重力知覚システム
私たちが「まっすぐ立っている」と感じるためには、次の2つのシステムが協調している必要があります。
システム1:前庭感覚・固有感覚システム
- 耳石器や半規管(前庭感覚)、筋・腱・関節の固有受容器からの情報
- 体の傾きを検出し、姿勢反射を調整する
- 主に皮質下(脳幹・小脳・視床)が処理
システム2:体性感覚的重力知覚システム(graviceptive system)
- 体表・内部の圧感覚などを統合して「身体の垂直性」を認識する
- 主に後部島皮質(posterior insular cortex)および後方視床が処理
- このシステムが「主観的垂直(Subjective Postural Vertical: SPV)」を形成する
障害のメカニズム
プッシャー症候群では、システム2(体性感覚的重力知覚システム)が障害されることにより、「自分がまっすぐ」だと感じる角度(SPV)が麻痺側へ約18度ずれることが実験的に示されています。
つまり、患者は麻痺側に18度傾いた状態を「まっすぐ」と感じており、セラピストが実際の垂直に戻そうとすると「傾けられている」と感じて抵抗する——これがプッシャー症候群の本質です。
障害部位
Karnath らの研究(2005, 2006)により、責任病巣として以下が同定されています。
- 後部視床(posterior thalamus):視床出血後にプッシャー症候群が高頻度で生じる
- 後部島皮質(posterior insular cortex):視床を温存した皮質病変でも生じうる
後部島皮質は体性感覚・前庭感覚・内臓感覚が統合される「多感覚統合野」であり、ここが障害されると身体の垂直軸の認識が狂うと考えられています。
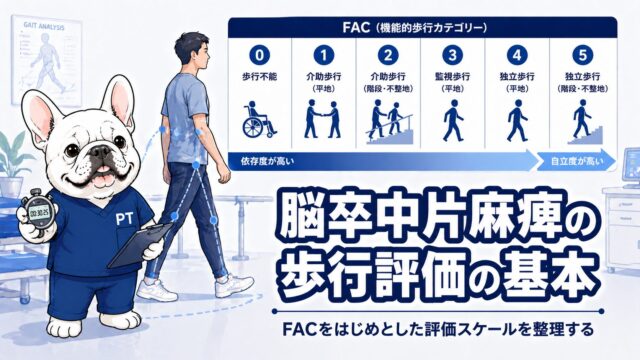
SCP(Scale for Contraversive Pushing)による評価
プッシャー症候群の評価には、SCP(Scale for Contraversive Pushing)が標準的に用いられます(Karnath et al., 2000)。
SCPの構成
SCPは3つのコンポーネントからなり、それぞれを座位・立位の2場面で評価します。各コンポーネントは0〜2点、総スコアは0〜6点です。
A:姿勢(Posture)
安静座位・立位における自発的な傾きを評価します。
| 点数 | 基準 |
|---|---|
| 0 | 傾きなし(座位・立位とも) |
| 1 | 座位または立位のいずれかで麻痺側への傾斜あり |
| 2 | 座位・立位の両方で麻痺側への傾斜あり |
B:伸展・外転(Extension/Abduction)
非麻痺側上下肢の突っ張り(pushing行動)を評価します。
| 点数 | 基準 |
|---|---|
| 0 | pushing行動なし(座位・立位とも) |
| 1 | 座位または立位のいずれかで出現 |
| 2 | 座位・立位の両方で出現 |
C:修正への抵抗(Resistance)
姿勢を垂直に修正しようとした際の抵抗を評価します。
| 点数 | 基準 |
|---|---|
| 0 | 抵抗なし(座位・立位とも) |
| 1 | 座位または立位のいずれかで抵抗あり |
| 2 | 座位・立位の両方で抵抗あり |
診断基準
A・B・C の全てのコンポーネントでスコアが 0より大きい場合にプッシャー症候群と診断します。合計点は重症度の指標として用いられます。
評価時の注意点
- 座位と立位の両方で評価する
- 修正への抵抗(C)は実際に姿勢矯正を試みて確認する
- 単に麻痺側に傾くだけ(Aのみ)ではプッシャー症候群とは診断しない
鑑別:似て非なる症状との違い
プッシャー症候群は、他の姿勢障害と混同されやすいため、鑑別が重要です。
半側空間無視との違い
| 項目 | プッシャー症候群 | 半側空間無視 |
|---|---|---|
| 傾きの方向 | 麻痺側 | 麻痺側(空間を無視する) |
| 修正への抵抗 | あり | なし |
| 主観的垂直(SPV) | 麻痺側にずれる | ずれない |
| 責任病巣 | 後部視床・後部島皮質 | 右半球(特に頭頂葉・前頭葉) |
| 合併頻度 | 約30%で合併 | 独立して存在することも多い |
プッシャー症候群と半側空間無視は約30%で合併するとされており、合併例では予後がより不良になる傾向があります。
小脳性失調との違い
小脳性失調では「修正しようとする意図」はあるものの体がついてこない(企図振戦・測定異常)のに対し、プッシャー症候群では修正しようとしない(垂直に戻されることを誤った方向と感じるため抵抗する)という質的な違いがあります。
視覚情報の活用:なぜ目でわかるのか
プッシャー症候群の重要な特徴として、視覚情報を用いれば垂直を正確に判断できることが挙げられます(Karnath et al., 2000)。
患者は「視覚的垂直(Subjective Visual Vertical: SVV)」——目に映る縦線が垂直かどうかの判断——は正確に行えます。障害されているのはあくまで「身体の垂直感」であり、視覚情報としての垂直の認識ではありません。
この知見が介入の核心につながります:身体感覚(ずれている)ではなく視覚情報(垂直の基準)を手がかりにする訓練が有効である可能性があるということです。
介入方法
視覚フィードバック訓練(Visual feedback training)
Yang et al.(2015)のランダム化比較試験では、インタラクティブな視覚フィードバック(鏡やモニターで自分の姿勢を見ながら訓練する)を用いたグループで、SCP スコアの改善と機能的転帰の向上が示されました。
基本的なアプローチ
- 鏡を使った姿勢確認:全身鏡の前で座位・立位を取り、鏡で自分の傾きを視覚的に確認させる
- 垂直の基準を提示する:鏡の縁・壁の垂直線・ドアの縦枠など、視覚的な垂直基準を活用する
- 「目で見ると正しい」という体験を積む:身体感覚と視覚の不一致に気づかせ、視覚情報を信頼する練習を繰り返す
実施の注意点
- 「まっすぐにしてください」という言語指示だけでは効果が不十分——視覚基準とセットで行う
- 修正されることへの心理的な不安(「倒れそう」という感覚)に配慮し、安心できる環境で行う
- 介助で修正するより、患者自身が視覚情報を使って「自分で修正する」体験を大切にする
ロボット支援歩行訓練
Bergmann et al.(2018)はロボット支援歩行(Lokomat等)を用いた訓練でプッシャー行動が軽減したことを報告しています。ロボットにより一定の直立姿勢が強制されることで、正しい垂直位置での体性感覚入力が繰り返され、SPVの修正につながる可能性があります。ただし、機器へのアクセスが限られる施設も多いため、普及面での課題があります。
介助方法の工夫
プッシャー症候群の患者に対する日常介助では、以下の工夫が推奨されます。
- 非麻痺側から介助しない:非麻痺側から接触・誘導すると pushing 行動を誘発しやすい
- 言語指示と視覚基準を組み合わせる:「そっちに傾いています、鏡を見てください」と具体的に伝える
- 麻痺側から支える:麻痺側の体幹・骨盤を支持することで、pushing行動を誘発せずに姿勢を保持しやすい
- 焦らず繰り返す:1回の修正では定着しない——セッションを重ねて視覚フィードバックを積み上げる
予後と自然回復
プッシャー症候群は多くの場合、時間経過とともに自然回復する傾向があります。Karnath ら(2000)の報告では、急性期から約3.4週間でプッシャー症候群が消失したとされています。
ただし、回復期間中の転倒リスクや ADL 障害への対応は不可欠であり、回復を待つだけでなく積極的な介入が推奨されます。
予後不良因子としては以下が挙げられています。
- 半側空間無視との合併
- 重度の麻痺(下肢 Brunnstrom Stage I〜II)
- 認知機能の著しい低下
ほーりーの臨床メモ
プッシャー現象を初めて見た際、「なぜこんなに自分の介助に抵抗するのか」と戸惑った経験がある。その後経験を重ね理解が深まってからは「この患者さんにとってのまっすぐな感覚なんだ」と捉えられるようになった。
視覚フィードバック(鏡・窓・壁の垂直線)を使って垂直の基準を外部から与えることが有効とされているが、空間認知障害が合併していると効果が限定的になる。患者さんの認知機能・視覚処理を事前に評価しておくことが、アプローチ選択の鍵だと思う。
チームで対応方針を統一することが非常に重要で、看護師・家族が「ついつい傾いたまま介助してしまう」から対応のポイントを共有するようにした。なぜ介助時に正中位を保つ必要があるかを、全スタッフが理解して関わることを大切にしている。
まとめ
- プッシャー症候群は、麻痺側への傾斜・非麻痺側での突っ張り・修正への抵抗という3徴候を特徴とする
- 原因は後部視床・後部島皮質の障害による「主観的垂直(SPV)」の麻痺側へのずれ
- SCP(A・B・C 各0〜2点、合計0〜6点)を用いて評価し、3項目すべてがスコア>0で診断
- 視覚的垂直の認識は保たれているため、視覚フィードバックを活用した訓練が介入の核心
- 多くは数週間で自然回復するが、回復期間中の安全確保と積極的介入が重要
関連記事
- 片麻痺患者の立ち上がり動作分析——代償運動の見方と訓練の進め方
- 半側空間無視へのアプローチ——観察と介入の基本
- 脳卒中後の転倒予防——リスク評価と予防的介入のポイント
- ベッド上のポジショニング——担当してすぐに考えたい臥位管理の基本
免責事項
本記事は理学療法士による教育・情報提供を目的として執筆されています。個々の患者さんへの具体的な医療行為や訓練内容については、担当医師・理学療法士の指導のもとで判断・実施してください。本記事の内容を参考に生じたいかなる結果についても、筆者および当ブログは責任を負いません。
参考文献
- Karnath HO, Ferber S, Dichgans J. The origin of contraversive pushing: evidence for a second graviceptive system in humans. Neurology. 2000;55(9):1298-1304. doi:10.1212/wnl.55.9.1298
- Karnath HO, Broetz D. Understanding and treating “pusher syndrome.” Phys Ther. 2003;83(12):1119-1125. doi:10.1093/ptj/83.12.1119
- Karnath HO, Johannsen L, Broetz D, Kuker W. Posterior thalamic hemorrhage induces “pusher syndrome.” Neurology. 2005;64(6):1014-1019. doi:10.1212/01.WNL.0000154527.72841.4B
- Johannsen L, Broetz D, Naegele T, Karnath HO. Pusher syndrome following cortical lesions that spare the thalamus. J Neurol. 2006;253(4):455-463. doi:10.1007/s00415-005-0025-1
- Pedersen PM, Wandel A, Jorgensen HS, Nakayama H, Raaschou HO, Olsen TS. Ipsilateral pushing in stroke: incidence, relation to neuropsychological symptoms, and impact on rehabilitation. The Copenhagen Stroke Study. Arch Phys Med Rehabil. 1996;77(1):25-28. doi:10.1016/s0003-9993(96)90216-7
- Yang YR, Chen IH, Liao KK, Huang CC, Wang RY. Effects of interactive visual feedback training on post-stroke pusher syndrome: a pilot randomized controlled study. Clin Rehabil. 2015;29(10):987-993. doi:10.1177/0269215514564899
- Bergmann J, Krewer C, Bauer P, Koenig A, Riener R, Muller F. Virtual reality to augment robot-assisted gait training in non-ambulatory patients with a subacute stroke: a pilot randomized controlled trial. Eur J Phys Rehabil Med. 2018;54(3):397-407. doi:10.23736/S1973-9087.17.04735-9
- 日本脳卒中学会 脳卒中ガイドライン委員会(編). 脳卒中治療ガイドライン2021〔改訂2025〕. 協和企画; 2025.