装具はどうやって作るの?【処方から完成までの流れを新人PTが知っておくべきこと】
この記事でわかること
- 装具処方に関わる職種(医師・義肢装具士・PT)の役割分担
- 処方から完成・フォローアップまでの一連の流れ
- 新人PTが臨床でおさえておくべき各ステップのポイント
- 処方・作製でよくあるつまずきポイントと対応
「装具を作りたいんですけど、どこに連絡すればいいですか?」
臨床に出たての新人PTがよく口にする言葉です。リハビリ学校では装具の種類や機能については学んでいても、「実際に装具ができるまでの流れ」はほとんど教わりません。
装具処方は医師・義肢装具士・PT(理学療法士)が連携して進めるチームプロセスです。このプロセスを理解していないと、連絡ミスや時間のロスが生まれ、患者さんに迷惑をかけることになります。
この記事では、脳卒中後の片麻痺患者さんを想定しながら、装具処方から完成・フォローアップまでの流れを実践的に解説します。
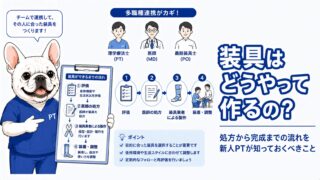
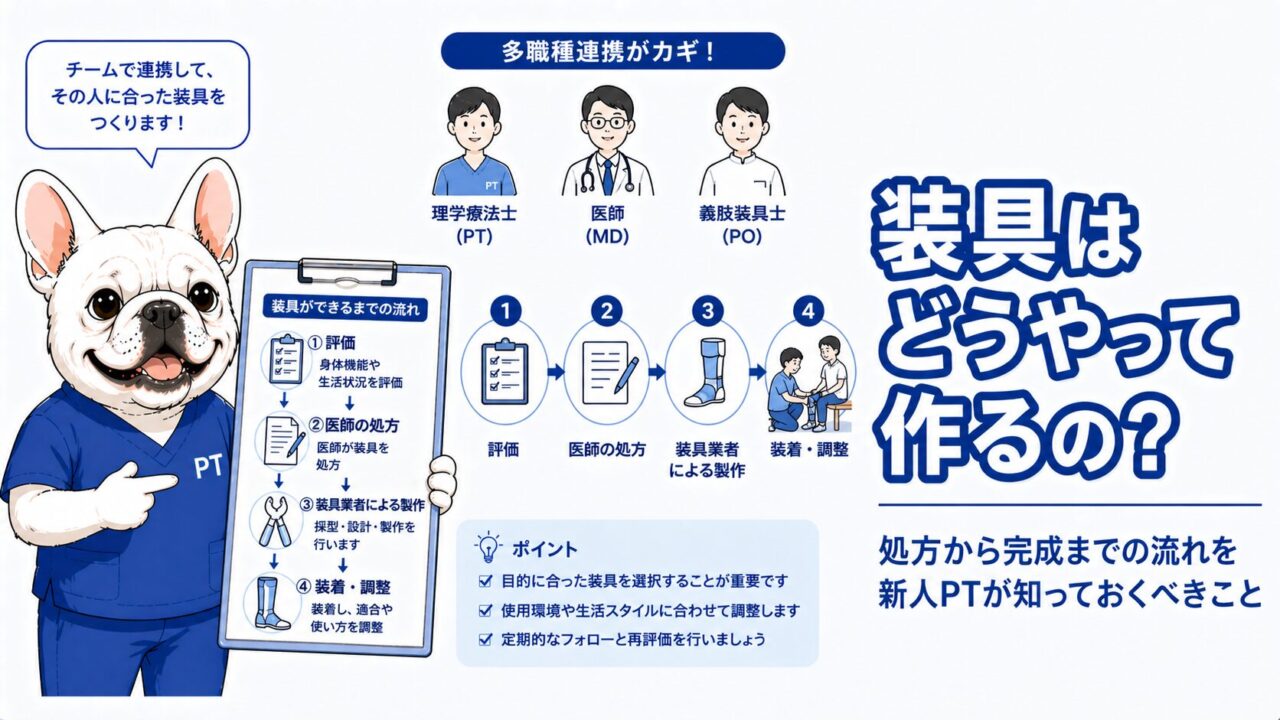
1. 装具処方に関わる職種と役割
装具を作るには、3つの職種の連携が必要です。
医師(リハビリテーション科医・主治医)
- 装具処方箋を発行する唯一の権限を持つ
- どのような装具が必要かを診断的観点から判断する
- 最終的な適合確認(完成検査)を行う
義肢装具士(Certified Prosthetist Orthotist:CPO)
- 医師の処方箋をもとに装具を製作する国家資格者
- 採型(型どり)・製作・調整を担う
- 装具の構造・材料の専門家
理学療法士(PT)
- 患者の機能評価・歩行評価を行い、医師への情報提供を行う
- 必要な装具の種類・仕様についてチームで提案する
- 装具装着後の歩行訓練・適合確認・患者指導を担う
PTは処方箋を書けませんが、「この患者さんにはどんな装具が必要か」を評価し、医師に情報提供する重要な役割を担っています。PTの評価の質が、装具の適切さに直結します。
2. 装具処方から完成までのステップ
ステップ① PTによる評価・情報収集
装具が必要かどうか、またどのような装具が必要かを判断するために、PTは以下の評価を行います。
- 運動麻痺の程度:FMA・BRS・徒手筋力検査(MMT)
- 感覚障害の有無と程度:表在感覚・深部感覚
- 痙縮の程度:Modified Ashworth Scale(MAS)など
- 歩行能力:歩行補助具の使用状況・歩行自立度(FAC)
- 足関節の関節可動域(ROM):底屈・背屈・内反・外反
- 皮膚状態:浮腫・発赤・脆弱性の確認
- ADL・生活環境:自宅の環境・家族の介護力
ステップ② 医師による処方箋の発行
医師がPTの情報をもとに装具処方を判断します。処方箋には装具の種類・足継手の有無と種類・素材・その他特記事項などが記載されます。PTとして「こういった機能が必要だと思います」という意見を伝えることは重要ですが、最終決定は医師が行います。
ステップ③ 義肢装具士による採型(型どり)
処方箋をもとに義肢装具士が患者さんの足の型を取ります。PTは採型前に足関節のROMを義肢装具士に共有し、採型中の姿勢保持・安全管理を補助します。特に底屈拘縮がある場合は、角度設定について事前に相談しておくことが重要です。
ステップ④ 本合わせ(完成装具の適合確認)
装具が完成したら、医師・義肢装具士・PTが同席して完成検査(適合確認)を行います。PTが主に担当する確認項目は以下のとおりです。
- 装着した状態での立位アライメント確認(膝の過伸展・体幹の傾き)
- 歩行時の足関節・膝関節・股関節の動き
- 患者さんの主観的な訴え(当たる・痛い・ゆるいなど)
- 皮膚の発赤・圧迫痕の確認(装着15〜30分後)
ステップ⑤ 患者・家族への装具指導
装具の使い方を患者さんとご家族に指導します。装着・脱着の手順、靴との組み合わせ、使用時間の目安、皮膚トラブルのセルフチェック方法、保管方法・清潔管理などを伝えます。
ステップ⑥ フォローアップ
装具は作って終わりではありません。使用開始後1〜2週間は皮膚トラブルや歩行の変化を確認し、1〜3ヶ月後には体重変化・浮腫・機能回復に伴う再評価を行います。脳卒中後のリハビリが進むにつれて麻痺の状態が変化するため、装具も定期的に見直す必要があります。
3. 臨床でよくあるつまずきポイント
①「誰に連絡すればいいのかわからない」
施設によって連絡経路が異なります。まず先輩PTや病棟担当者に「装具処方の手順」を確認しましょう。多くの施設では、担当医への申し送りから始まり、医師から義肢装具士へ連絡する流れです。
②「採型日の調整が遅れる」
義肢装具士の来院日は施設によって決まっていることが多いため、早めに予約を入れる必要があります。緊急性が高い場合は早急に連絡しましょう。
③「完成検査(適合確認)に同席できていない」
PTが立ち会わないまま装具が渡されることがあります。できる限り完成検査には同席し、歩行評価まで行ってから患者さんへの指導を行いましょう。
④「装具作製後の記録が残っていない」
仕様・アライメント・完成日・指導内容をリハビリ記録に残しておくことが重要です。後日の義肢装具士への調整依頼や再処方の際に役立ちます。
まとめ
- 装具処方は医師・義肢装具士・PTの3職種連携で進みます
- PTの役割は「評価・情報提供・歩行訓練・適合確認・患者指導・フォローアップ」と多岐にわたります
- 採型前・完成検査時・使用開始後の各タイミングで、PTが積極的に関わることが大切です
- 装具は作って終わりではなく、定期的な見直しが回復の質を左右します
免責事項
本記事の内容は、筆者個人の経験・知識および参考文献に基づく情報提供を目的としており、個別の医療・リハビリテーションに関するアドバイスではありません。装具処方・作製に関する判断については、担当の医師・義肢装具士・理学療法士など専門家に必ずご相談ください。本記事の情報を利用したことによって生じたいかなる損害についても、筆者は責任を負いかねます。
参考文献
- 澤村誠志(編). 義肢装具学 第4版. 医歯薬出版; 2010.
- 日本リハビリテーション医学会(監). リハビリテーション医学・医療コアテキスト. 医学書院; 2018.
- 日本脳卒中学会 脳卒中ガイドライン委員会. 脳卒中治療ガイドライン2021. 協和企画; 2021.
- 中村隆一, 齋藤宏, 長崎浩. 基礎運動学 第6版補訂. 医歯薬出版; 2012.
- Tyson SF, Thornton HA. The effect of a hinged ankle foot orthosis on hemiplegic gait: objective measures and users’ opinions. Clin Rehabil. 2001;15(1):53-58.
- 日本義肢装具士協会. 義肢装具士業務指針. 2019.