なぜ片麻痺患者の立ち上がりは崩れるのか?3つの相で読み解く動作分析と臨床介入

この記事でわかること
- 正常な立ち上がり動作の3相(前傾相・離殿相・伸展相)の特徴
- 片麻痺患者で各相に生じやすい問題点とその背景
- 新人PTが臨床で「何を見ればよいか」の観察ポイント
- 促通・介入のヒントと練習方法の考え方
- 文献に基づいた根拠のある知識の整理
「患者さんの立ち上がりを見ているけれど、どこが問題でどう介入したらいいかわからない…」と感じたことはありませんか?
立ち上がり(sit-to-stand:STS)は、日常生活の中で最も頻繁に繰り返される基本動作のひとつです。しかし片麻痺患者では、この動作が大きく崩れることが多く、新人PTにとって「何を見て、どう介入するか」を整理するのは容易ではありません。
この記事では、正常な立ち上がり動作を3つの相に分けて解説し、片麻痺患者に生じる問題点を段階的に整理します。動作分析の視点と臨床介入のヒントをセットで確認することで、明日からの臨床に活かせる知識を身につけましょう。
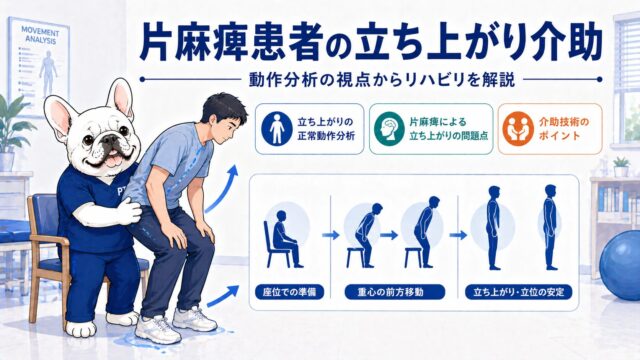
正常な立ち上がり動作を「3つの相」で理解する
立ち上がり動作は複雑な全身運動ですが、Carr & Shepherd(2003)をはじめとする運動学習モデルの研究者らは、この動作を相(フェーズ)に分けて理解することの重要性を強調しています。臨床では以下の3相で整理すると観察・介入がしやすくなります。
第1相:前傾相(trunk-flexion phase)
正常な動作の特徴
椅子に座った状態から動作を開始し、体幹を前方に傾けながら重心(center of mass:COM)を前方へ移動させます。この相では、骨盤の前傾(anterior pelvic tilt)を伴いながら股関節を屈曲させることが重要です。
前傾により足底への荷重を増加させ、離殿(seat-off)に向けたCOMの前方移動量を確保します。Pai et al.(1994)は、STSにおけるCOM速度と位置の関係を分析し、前傾相での十分なCOM前方移動が成功した立ち上がりの鍵であることを示しました。
注目すべきポイント
- 骨盤が前傾しているか(丸まっていないか)
- 体幹と股関節がセットで前傾しているか
- 足底に荷重が移行しているか
第2相:離殿相(seat-off phase)
正常な動作の特徴
臀部が椅子から離れる瞬間(seat-off)とその直前・直後を指します。この相では、下肢(主に大腿四頭筋・大殿筋)の求心性収縮により垂直方向へ力を発揮し、COMを上方に押し上げます。
左右の下肢が均等に荷重を分担することで、安定した離殿が可能になります。Cheng et al.(1998)は、脳卒中患者の立ち上がりを力台を使って評価し、転倒リスクのある患者では力の立ち上がり率(rate of rise in force:dF/dT)が有意に低く、また前後・左右方向の圧力中心(center of pressure:COP)の動揺が大きいことを明らかにしました。
注目すべきポイント
- 麻痺側下肢に荷重できているか(非麻痺側への過荷重がないか)
- 離殿のタイミングが左右でズレていないか
- 体幹が折れ曲がっていないか
第3相:伸展相(extension phase)
正常な動作の特徴
離殿後、股関節・膝関節・足関節を伸展させながら直立位へ移行する相です。この相では、体幹の直立化と下肢の伸展が協調して行われ、立位でのバランス保持に移行します。
Carr & Shepherd(2003)のモーターラーニングアプローチでは、この相における「抗重力伸展パターンの獲得」が機能的立位に向けた重要な要素として強調されています。
注目すべきポイント
- 股関節・膝関節が十分に伸展しているか
- 体幹の直立化が達成されているか
- 立位でのバランス保持ができているか
片麻痺患者で生じる問題点
第1相の問題:骨盤前傾不足・体幹の丸まり
片麻痺患者では、体幹機能の低下(腹筋・背筋の筋緊張異常)により骨盤前傾が十分に行えず、体幹を「丸めたまま」前に倒してしまう代償パターンがよく見られます。これにより、COMの前方移動量が不足し、後続する離殿相に悪影響を及ぼします。
また、患側の股関節屈筋群の弱化により、患側での支持が不十分なまま健側だけで動作を進めようとすることがあります。Boukadida et al.(2015)のレビューによれば、脳卒中後の片麻痺患者は離殿前から非麻痺側へ重心を偏移させる「計画的な代償戦略」をとっていることが指摘されています。
第2相の問題:麻痺側荷重不足・非対称な離殿
離殿時に麻痺側下肢への荷重が極端に少なく、健側だけで立ち上がろうとするパターン(「患側免荷」)が特徴的です。Cheng et al.(1998)が示したように、この荷重の非対称性はCOP動揺の増大と関連し、転倒リスクを高めます。
また、麻痺側の膝折れが怖くて体幹を後方に残したまま離殿するケースも多く見られます。このような場合、十分な推進力が得られず「よっこらしょ」と勢いをつけた代償的な離殿になることがあります。
第3相の問題:伸展戦略の破綻・非対称立位
離殿後、麻痺側股関節・膝関節の十分な伸展が得られず、膝屈曲位や体幹側屈のまま立位に移行することが多々あります。麻痺側の抗重力伸展筋群(大腿四頭筋・大殿筋)の弱化と、痙縮(けいしゅく:筋の過緊張状態)による協調運動の障害がその主な背景です。
Janssen et al.(2010)の縦断コホート研究では、脳卒中発症後の立ち上がり動作の回復軌跡が示されており、発症初期には特に離殿相と伸展相での機能低下が著しく、リハビリテーションの焦点とすべき時期があることが明らかにされています。
動作観察のポイント:新人PTが「何を見るか」
立ち上がりを観察する際、全体を漠然と見るのではなく、相ごとに「チェックポイント」を設けると整理しやすくなります。以下を参考にしてください。
観察チェックリスト
第1相(前傾相)
- 骨盤が前傾しているか、それとも後傾・骨盤固定のまま前屈みになっているか
- 体幹前傾と股関節屈曲が連動しているか
- 足底への荷重移行が起きているか(足底が床から浮いていないか)
第2相(離殿相)
- 麻痺側の足底に体重が乗っているか(目視・触診)
- 離殿のタイミングが左右で同時か、健側だけが先行していないか
- 体幹が折れ曲がったり、後方へ残ったりしていないか
第3相(伸展相)
- 麻痺側の股関節・膝関節が伸展しているか
- 体幹が直立しているか(患側への傾きがないか)
- 立位で麻痺側に荷重できているか
臨床介入のヒント
前傾相への介入:骨盤前傾と体幹前傾の促通
- セラピストの手の当て方: 骨盤後部に手を当て、前傾を徒手的に促す。腰椎前弯を維持するよう指示を与える
- 言語指示の工夫: 「おへそを前に突き出すイメージで」「鼻を足先の方へ向けて」など、わかりやすい言葉かけを使う
- 環境設定: 椅子の高さを上げる(膝・股関節の角度を90度前後にする)、足部をわずかに後方に置くことでCOMの前方移動を助ける
離殿相への介入:麻痺側荷重の促通
- 荷重の感覚入力: 離殿前に患側足底をセラピストが押さえ、接地感を高める
- 鏡や視覚フィードバックの活用: 自分の非対称を視覚的に認識させることで、意識的な修正を促す
- 段階的練習: まず「少し浮く→戻る」を繰り返す「ハーフスタンド」から練習を始め、徐々に完全な立ち上がりへ移行する
伸展相への介入:抗重力伸展の促通
- 患側下肢への抵抗運動: 立ち上がり動作の中で、患側膝関節伸展に対して適度な抵抗を加えることで伸展筋の活動を高める
- 反復練習: Carr & Shepherd(2003)のモーターラーニングアプローチでは、課題の繰り返し練習と文脈への転移が重視される。1回の練習で多くの反復を行うことが回復を促す
まとめ
- 立ち上がり動作は「前傾相→離殿相→伸展相」の3相で理解することで、問題点の整理と介入計画が立てやすくなる
- 片麻痺患者では各相に特有の問題が生じ、特に麻痺側への荷重不足と体幹制御の障害が中心的な課題となる
- Cheng et al.(1998)が示すように、立ち上がり時の荷重非対称と転倒リスクには明確な関連がある
- 新人PTは「骨盤前傾→麻痺側荷重→伸展の達成」という流れを観察の軸に据えると系統的に評価できる
- 介入は環境設定・徒手促通・言語指示・反復練習を組み合わせ、段階的に進めることが重要
関連記事
- 「座る」動作を軽視していませんか?片麻痺患者の着座動作分析と臨床介入のポイント
- 片麻痺の歩き方には理由がある——歩行周期から問題点を読み解く動作分析
- 移乗動作は「転倒予防」だけじゃない——片麻痺患者の動作分析と自立支援の視点
- 段差を制するものはADLを制する——片麻痺患者の階段昇降動作分析と訓練の進め方
免責事項
本記事の内容は、筆者個人の経験・知識および参考文献に基づく情報提供を目的としており、個別の医療・リハビリテーションに関するアドバイスではありません。症状や治療方針については、必ず担当の医師・理学療法士などの専門家にご相談ください。本記事の情報を利用したことによって生じたいかなる損害についても、筆者は責任を負いかねます。
参考文献
- Carr JH, Shepherd RB. Stroke Rehabilitation: Guidelines for Exercise and Training to Optimize Motor Skill. Butterworth-Heinemann; 2003.
- Cheng PT, Liaw MY, Wong MK, Tang FT, Lee MY, Lin PS. The sit-to-stand movement in stroke patients and its correlation with falling. Arch Phys Med Rehabil. 1998;79(9):1043-1046. PMID: 9749681
- Pai YC, Naughton BJ, Chang RW, Rogers MW. Control of body centre of mass momentum during sit-to-stand among young and elderly adults. Gait Posture. 1994;2(2):109-116.
- Janssen WG, Bussmann JB, Selles RW, Koudstaal PJ, Ribbers GM, Stam HJ. Recovery of the sit-to-stand movement after stroke: a longitudinal cohort study. Neurorehabil Neural Repair. 2010;24(8):763-769.
- Boukadida A, Piotte F, Dehail P, Nadeau S. Determinants of sit-to-stand tasks in individuals with hemiparesis post stroke: A review. Ann Phys Rehabil Med. 2015;58(3):167-172. PMID: 26004813
- 日本脳卒中学会 脳卒中ガイドライン委員会. 脳卒中治療ガイドライン2021〔改訂2023〕. 協和企画; 2023.