脳卒中後の歩行予後予測の基本【臨床で使えるエビデンスを整理する】
この記事でわかること
- なぜ歩行の予後予測が重要なのか
- 歩行予後予測に使われる主な評価指標
- 歩行予後に影響する主な因子
- 新人PTへの注意点
はじめに
「この患者さん、将来どれくらい歩けるようになるんでしょう?」——上の先生に聞いても「やってみないとわからない」とだけ言われて、根拠のある予測をどう立てればいいかわからない……そんな経験はありませんか。
脳卒中後のリハビリテーションにおいて、「この患者さんは将来どれくらい歩けるようになるのか」という問いは、目標設定や治療計画を立てるうえで欠かせない視点です。
しかし、新人理学療法士(PT)にとって、歩行予後をどのように予測すればよいか、どの評価指標を使えばよいかは、なかなかわかりにくいところがあります。
この記事では、脳卒中後の歩行予後予測に関するエビデンスをもとに、新人PTが臨床で活用できる評価指標の考え方と使い方を整理して解説します。
なぜ歩行の予後予測が重要なのか
歩行予後予測が重要な理由は大きく3つあります。
1. 現実的な目標設定ができる 患者さんやご家族に「どのくらい歩けるようになるか」を説明するためには、根拠のある予測が必要です。「きっと歩けます」という根拠のない励ましではなく、評価に基づいた見立てを提示することが、信頼関係の構築にもつながります。
2. リハビリの優先順位が明確になる 「この時期にこの機能を伸ばすことが歩行自立につながる」という見通しがあれば、限られたリハビリ時間の中でも優先度の高い介入を選べます。
3. 退院先や福祉用具の選定に影響する 歩行が自立するかどうかは、退院先(自宅か施設か)や、車いすの必要性、手すりの設置など、生活環境の整備にも直結します。早い段階から予後を見据えることで、チームでの連携もスムーズになります。
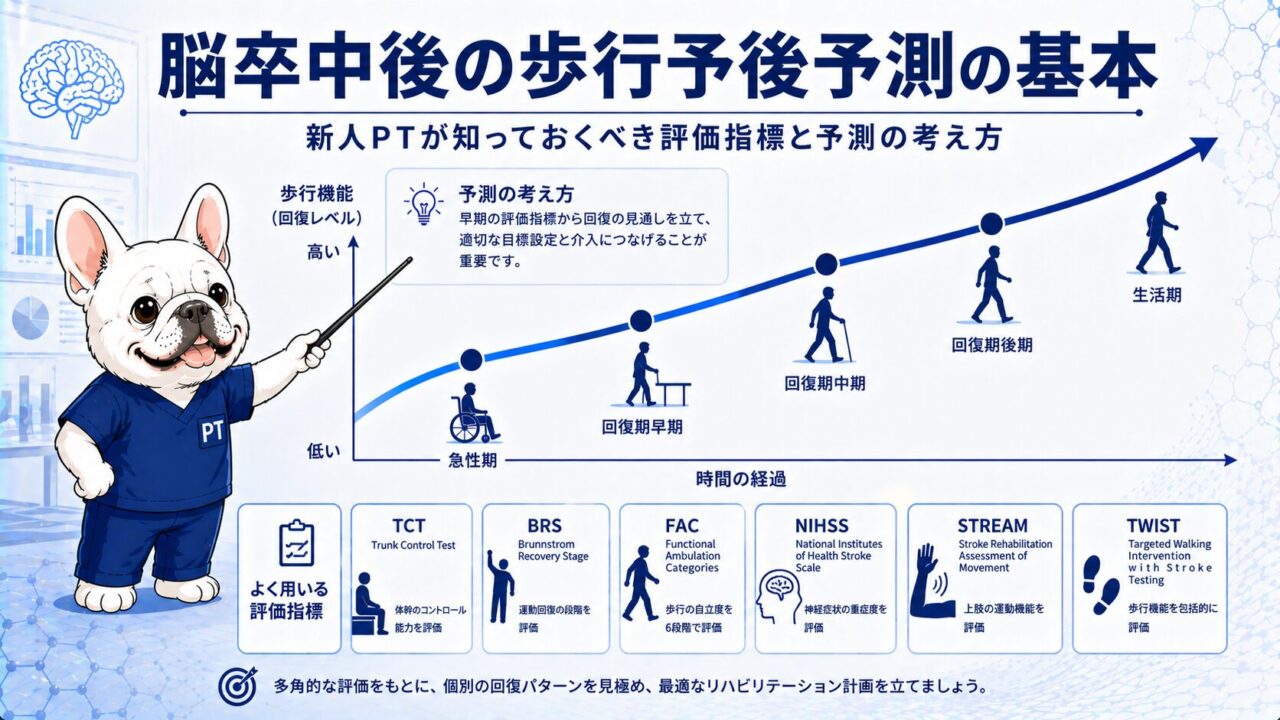
歩行予後予測に使われる主な評価指標
1. TCT(Trunk Control Test)
TCTは、体幹の運動機能を「麻痺側への寝返り」「非麻痺側への寝返り」「起き上がり」「座位バランス」の4項目で評価するスケールです。各項目を0・12・25点で採点し、合計0〜100点で評価します。
歩行予後との関係: TCTは、急性期に実施した場合に特に高い予後予測精度を示すことが知られています。発症後9日目のTCTスコアとMotricity Index(MI:麻痺側の筋力評価)の下肢スコアを組み合わせることで、発症6ヶ月後の歩行自立を約92%の精度で予測できると報告されています(Hsieh et al.)。
また、急性期において端座位が良好に保てる患者の多く(約94%)が最終的に歩行自立を達成するという報告もあり、「座ることができるかどうか」が歩行予後の重要なシグナルとなります。
臨床でのポイント: TCTは短時間で実施できるため、急性期・回復期を問わず活用しやすい評価です。ただし、TCTだけで歩行予後を断定するのは避け、他の評価と組み合わせた総合的な判断が重要です。
2. BRS(Brunnstrom Recovery Stage)
BRSは、脳卒中後の運動麻痺の回復過程をI〜VIのステージで分類する評価です(Stage I:弛緩性麻痺〜Stage VI:正常に近い運動)。
歩行予後との関係: 入院時の下肢BRS(Stage III以上か否か)は、独歩自立の予測に有用とされています。Stage IIIでは共同運動パターンで随意運動が可能な段階であり、この時点でどの程度のコントロールがあるかによって、歩行の質(装具の必要性・歩行速度など)も変わってきます。
BRSについてはこちらの記事でも詳しく解説しています: BRSとFugl-Meyerの違いと使い分け
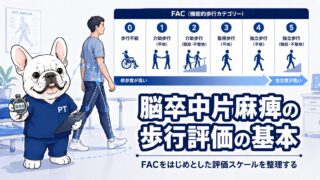
3. FAC(Functional Ambulation Categories)
FACは、歩行自立度を0〜5の6段階で評価するスケールです。
| スコア | 内容 |
|---|---|
| 0 | 歩行不能 |
| 1 | 2人介助での歩行 |
| 2 | 1人介助での歩行(継続的な補助) |
| 3 | 1人介助での歩行(監視) |
| 4 | 平地のみ自立 |
| 5 | 階段・斜面含めて自立 |
歩行予後との関係: FACは「現時点での歩行の状態」を把握するとともに、経時的に評価することで回復の経過を追跡できます。また、退院時のFAC目標スコアを設定することで、チーム全体での共通認識を持ちやすくなります。
FACの詳しい解説はこちら: 脳卒中片麻痺の歩行評価の基本【FACをはじめとした評価スケールを整理する】
4. NIHSS(National Institutes of Health Stroke Scale)
NIHSSは脳卒中の重症度を評価するスケールで、0〜42点で採点されます(高いほど重症)。
歩行予後との関係: 発症から3日以内のNIHSSスコアは、3ヶ月後の予後(modified Rankin Scale:mRS)と相関することが報告されています。
- 前方循環の脳梗塞:8点以上で予後不良
- 後方循環の脳梗塞:5点以上で予後不良(一般に閾値は低め)
ただしNIHSSは歩行能力のみを反映するわけではなく、意識・言語・視野なども含む総合的な指標である点に注意が必要です。
5. STREAM(Stroke Rehabilitation Assessment of Movement)
STREAMは、上肢・下肢・移動動作の3領域を評価する包括的な運動機能評価です。
歩行予後との関係: 2025年に発表された研究(PLOS ONE)では、入院時のSTREAMスコアが38点以上の場合、退院時の歩行自立予測精度がAUC 0.897(約90%)であったと報告されています。また、1ヶ月後のスコア29点以上では、AUC 0.987という非常に高い予測精度が示されています。
STREAMはまだ国内では広く普及していませんが、エビデンスが蓄積されつつある評価指標として覚えておくと今後の臨床に役立ちます。
6. TWIST(Time to Walking Independently after Stroke)
TWISTは、脳卒中後に歩行自立を獲得するまでの時間を予測するモデルです。
臨床での知見: 2024年の研究では、発症後4〜9週の段階においてTWISTの予測精度が理学療法士の臨床的予測よりも高い場面があることが示されています。一方、16〜26週目では理学療法士の予測と同程度の精度となることから、「早期の予後予測ツールとして有用」と考えられています。
歩行予後に影響する主な因子
個々の評価指標に加えて、以下の因子が歩行予後に影響することが示されています。
体幹機能・座位バランス
前述の通り、急性期の座位保持能力は最も重要な予後因子のひとつとされています。体幹のコントロールが早期に改善するほど、歩行自立までの時間が短い傾向があります。
麻痺側下肢の筋力
大腿四頭筋・股関節周囲筋の随意収縮の有無は、歩行の予後に直結します。特に発症後9日以内にMotricity Index(MI)の下肢スコアを評価することが推奨されています。
発症からの時間・時期
一般的に、脳卒中後の運動機能回復は発症後3ヶ月以内が最も著しく、6ヶ月以降は回復が緩やかになるとされています。しかし、回復期以降も適切な介入によって改善が見られることがあり、一律に「回復は終わり」と考えないことが重要です。
年齢
2024〜2025年のシステマティックレビューでは、年齢が歩行速度の最も一般的な予測因子であることが報告されています。加齢に伴い回復のスピードは緩やかになる傾向がありますが、「高齢だから歩けない」と決めつけるのは適切ではありません。
認知機能・高次脳機能
注意障害・半側空間無視・認知機能低下は、歩行訓練の進行に大きく影響します。運動機能的には歩行が可能でも、認知機能の問題により歩行の安全性が保てないケースもあります。
高次脳機能障害の評価はこちら: 高次脳機能障害の評価でおさえておきたい基本
臨床での予後予測の流れ(新人PT向けまとめ)
以下のような流れで予後予測を行うと、臨床での判断がしやすくなります。
① 急性期(発症〜1〜2週間)
- TCTで体幹機能・座位バランスを確認
- BRS(上肢・下肢・手指)で運動麻痺のステージを把握
- NIHSSで重症度の全体像を確認
- Motricity Index(MI)で下肢筋力を評価
② 回復期初期(発症後2〜4週)
- FACで歩行自立度の現状を評価
- 週1回程度の変化を追跡し、回復の速さを確認
- 認知機能・高次脳機能の影響を評価
③ 回復期中期〜後期(発症後1〜3ヶ月)
- 10m歩行テスト・TUG(Timed Up and Go Test)などで歩行の質・速度を評価
- 退院後の環境(自宅・施設)を想定したゴール設定を再確認
新人PTへの注意点
「数字だけで予後は決まらない」 評価スケールのスコアはあくまで目安であり、実際の回復は患者さんの意欲・家族のサポート・退院環境・合併症など、多くの要因によって変わります。
「初期評価の結果にとらわれすぎない」 急性期に「歩けないかもしれない」と予測された患者さんが、その後めざましい回復を遂げることもあります。定期的に評価を見直し、目標を柔軟にアップデートすることが大切です。
「チームでの情報共有を大切に」 歩行予後の見立ては、医師・看護師・作業療法士・言語聴覚士・MSWなどチーム全員で共有すべき情報です。カンファレンスで積極的に発信できるようになると、チームの連携が格段に深まります。
ほーりーの臨床メモ
歩行予後を患者・家族に説明するのは、あくまで医師の仕事です。しかし、リハ中に「歩けるようになりますか?」という患者さんからの問いに対し、希望を奪わない言い方を模索してコミュニケーションをとってきました。
FIM・FAC・下肢BRSなど複数の指標を組み合わせることで、単独指標より予測精度が上がる。ただ、これらはあくまでも「集団としての確率」であり、目の前の患者さんがその確率のどこにいるかは、継続的な評価でしか分かりません。
「今この患者さんは歩行の予後予測をふまえてどの位置にいるのか」というスタンスで、予後予測は「方向性の確認」として使い、リハビリの質を落とさないことが大切だと考えている。
まとめ
脳卒中後の歩行予後予測で重要なポイントは以下のとおりです。
- TCT(体幹コントロールテスト)は急性期の歩行予後予測に特に有用で、発症9日目のスコアとMI下肢スコアの組み合わせで約92%の精度を示す
- BRS・FACは経過を追跡するための基本指標として継続的に活用する
- NIHSSは全体的な重症度の把握に役立つが、歩行のみを反映するものではない
- 歩行予後には体幹機能・下肢筋力・年齢・認知機能など複数の因子が関与する
- スコアはあくまで「判断の材料のひとつ」であり、定期的な再評価と柔軟な目標設定が重要
歩行予後予測は、患者さんの希望や生活目標と照らし合わせながら活用するものです。評価を積み重ねることで、新人PTとしての臨床推論の力も確実に高まっていきます。ぜひ日々の臨床で意識して取り組んでみてください。
関連記事
▶ 脳卒中後の感覚障害【評価から臨床応用まで新人PTに解説】
▶ 装具を使った歩行訓練の進め方【回復期での段階的アプローチ】
▶ 脳卒中後のバランスをどう評価する?【BBSとBESTestの使い方】
免責事項
本記事の内容は、筆者個人の経験・見解および公開された研究文献をもとにまとめたものです。医療アドバイスではありません。患者さんの症状や治療方針については、必ず担当医・専門スタッフにご相談ください。
参考文献
- Hsieh CL, et al. Trunk Control as an Early Predictor of Comprehensive Activities of Daily Living Function in Stroke Patients. Stroke. 2002.
- Veerbeek JM, et al. What is the evidence for physical therapy poststroke? A systematic review and meta-analysis. PLOS ONE. 2014.
- Stinear CM, et al. Predicting recovery potential for individual stroke patients increases rehabilitation efficiency. Stroke. 2017.
- Wouda NC, et al. Predicting Recovery of Independent Walking After Stroke: A Systematic Review. Am J Phys Med Rehabil. 2024.
- Kirdthongkham T, et al. Prognostic accuracy of the Stroke Rehabilitation Assessment of Movement (STREAM) scores on admission for walking independence. PLOS ONE. 2025.
- Jasper AM, et al. Predictors of gait speed post-stroke: A systematic review and meta-analysis. Gait Posture. 2025.
- 脳卒中の予後予測に関する現状と課題. 日本リハビリテーション医学会誌. 2023;60(3):222.
- 理学療法士 vs 臨床予測モデルの予後予測. note(Super Human, 理学療法士/保健学博士). 2024.