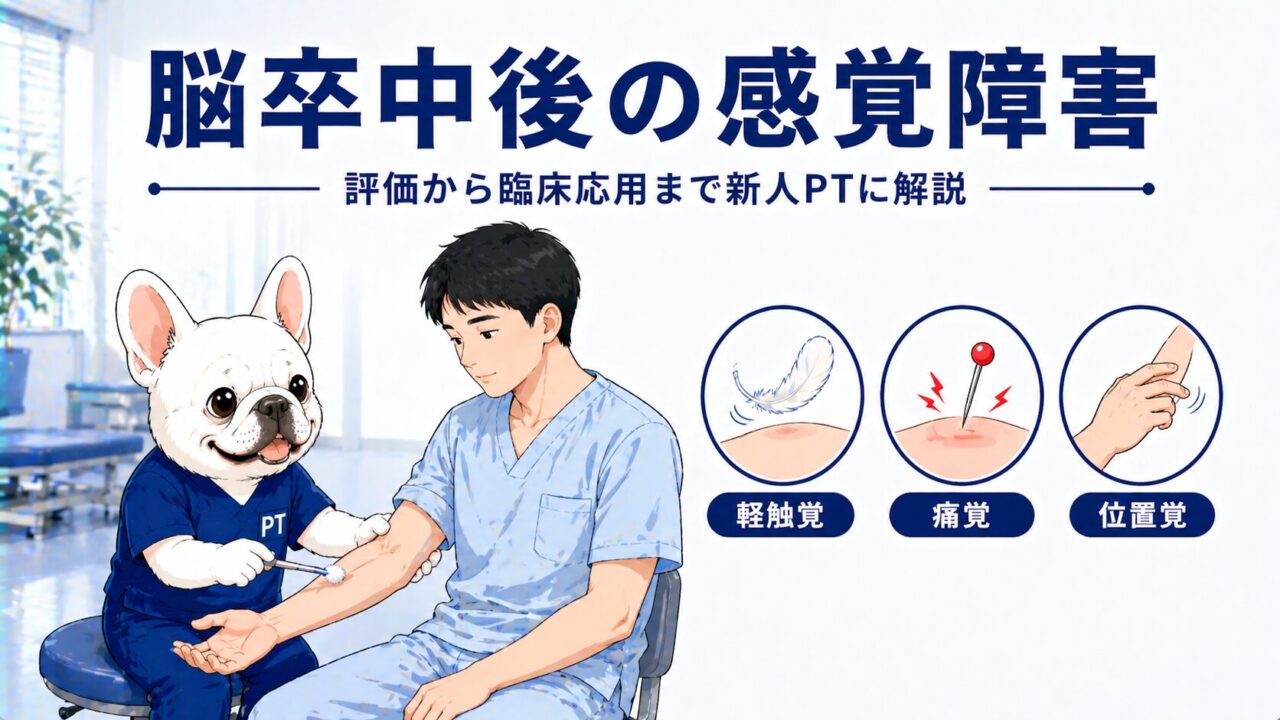
脳卒中後の感覚障害評価と臨床【触覚・深部感覚・評価スケールを整理する】
この記事でわかること
- 感覚の分類をおさえる
- 感覚評価の手順と注意点
- 評価結果の解釈:何が障害されているかを読む
- 臨床への活かし方:感覚障害に対する治療アプローチ
はじめに
「感覚検査はやっているけど、結果をどう臨床に活かせばいいかわからない」——新人PTからよく聞く悩みのひとつです。
脳卒中後の感覚障害は50〜80%の患者に出現するとされており、運動回復やADL自立に大きく影響します。感覚を「おまけの評価」として流してしまうと、なぜ動作がうまくいかないのかの本質的な原因を見逃すことになりかねません。
この記事では、感覚の分類→評価の手順と注意点→結果の解釈→臨床への活かし方を順を追って解説します。
感覚の分類をおさえる
体性感覚は大きく「表在感覚」と「深部感覚」に分けられます。それぞれ伝わる経路が異なるため、病変部位によってどちらが障害されるかも変わります。
表在感覚(皮膚由来の感覚)
- 触覚・圧覚:皮膚に触れる・押される感覚
- 痛覚:鋭い刺激による痛みの感覚
- 温度覚:温かい・冷たいを区別する感覚
表在感覚の情報は脊髄の前外側系(脊髄視床路)を通って大脳皮質感覚野へ伝わります。
深部感覚(筋・関節由来の感覚)
- 位置覚:関節が今どの位置にあるかを感じる感覚
- 運動覚:関節がどちらの方向に動いているかを感じる感覚
- 振動覚:振動刺激を感じる感覚(深部感覚の代表的な検査項目)
深部感覚の情報は後索内側毛帯路を通って伝わります。脳卒中では病変部位によって表在感覚のみ、深部感覚のみ、あるいは両方が障害される場合があります。
新人PTが最初に理解すべき重要なポイントは、「深部感覚障害は運動制御に直結する」という点です。位置覚や運動覚が障害されると、視覚なしでは四肢の動きをコントロールできなくなり、これが動作分析や治療立案に大きく関わってきます。
感覚評価の手順と注意点
感覚評価は手順と注意点を押さえないと信頼性が下がります。以下を守って実施しましょう。
評価前の準備
- 視覚を遮断する:必ず目を閉じてもらうか、タオルなどで視線を遮る。視覚で補正されると感覚障害を見落とす
- 健側から始める:患者に「どんな刺激か」を理解させてから患側を評価する
- 左右比較を徹底する:健側との差が感覚障害の程度の基準になる
- 患者をリラックスさせる:緊張していると感覚閾値が変わる
表在感覚の評価手順
【触覚】
綿花やティッシュで皮膚にそっと触れ、「触れたらハイと言ってください」と伝えます。触れた場所も答えてもらうと局在識別能も同時に確認できます。
【痛覚】
つまようじや安全ピンの鋭端・鈍端を使い、「鋭いですか、鈍いですか」と区別させます。皮膚を傷つけないよう注意してください。
【温度覚】
試験管に温水(40〜45℃)と冷水(5〜10℃)を入れ、「温かい・冷たい」を区別させます。試験管がない場合は検査用の金属部品(冷たい)とゴム部品(体温に近い)でも代用できます。
表在感覚の記録は「正常・鈍麻・消失」の3段階、または点数法(10点法や5回法)で記録します。
深部感覚の評価手順
【振動覚】128Hz音叉を使用
音叉を振動させ、骨の出っ張り(内果・外果・脛骨稜など)に当てます。「振動を感じますか」「振動が止まったら教えてください」と伝えます。健側と比較して振動が感じにくい・すぐ消えるかを確認します。
【位置覚】
患者の指や足趾を上下に動かし、「今上ですか、下ですか」と答えさせます。近位関節(膝・肘)→遠位関節(足趾・指)の順に評価すると効率的です。遠位ほど障害されやすい傾向があります。
【運動覚】
ゆっくり関節を動かしながら「どちらに動いていますか」と答えさせます。位置覚と組み合わせて評価することが多いです。
深部感覚の記録も「正常・障害あり・消失」で記録し、障害がある関節と程度を具体的に記述します。
評価結果の解釈:何が障害されているかを読む
評価結果を記録して終わりにするのではなく、「この感覚障害が患者の動作にどう影響しているか」まで考えることが臨床では重要です。
深部感覚障害(位置覚・運動覚)が障害されている場合
深部感覚障害は運動回復の予後不良因子です。特に上肢では、位置覚が障害されると「見ないと手がどこにあるかわからない」状態になり、巧緻動作や把持の制御が著しく困難になります。
動作分析で見るべきポイント:
- 視覚で補償しようとしているか(常に手元を目で追っている)
- 閉眼時と開眼時で動作の質が大きく変わるか
- 体幹や下肢の安定性が視覚に依存していないか(起立・歩行時)
表在感覚(触覚・痛覚)が障害されている場合
表在感覚の障害は、皮膚からのフィードバックが減少することで把持力のコントロールや足底感覚の低下につながります。
- 物をつかむ力が強すぎる・弱すぎる(把持力調整の困難)
- 歩行時に足底感覚が乏しく、接地の確認が視覚依存になる
- 痛覚低下による二次的な損傷リスク(熱傷・褥瘡・関節損傷)に注意
感覚と運動の関係を整理する
感覚障害と運動障害が合併している場合、どちらがより動作を制限しているかを区別することが治療の優先順位を決めるうえで重要です。たとえば「麻痺が軽度なのに動作がうまくいかない」ケースでは、深部感覚障害が主因の可能性があります。
臨床への活かし方:感覚障害に対する治療アプローチ
① 感覚入力の促通
障害された感覚経路への反復的な刺激入力が基本です。
- 触覚刺激:タオルや異なる素材で皮膚を擦る・叩く・つまむなど
- 圧覚刺激:体重負荷(手掌への荷重・足底への荷重)
- 固有感覚刺激:関節に軽い圧縮・牽引刺激を加える
刺激は「注意を向けながら繰り返す」ことが重要で、漫然と行うより意識的な課題として設定した方が効果的とされています。
② 視覚フィードバックの活用
深部感覚障害がある場合、視覚で感覚情報を補う戦略が有効です。鏡療法(Mirror Therapy)は、鏡に映る健側の動きを患側と錯覚させることで、感覚・運動回復を促す手法として根拠が蓄積されています。触覚の改善にも効果が報告されており、上肢リハビリで積極的に取り入れたい手法のひとつです。
③ 視覚遮断と感覚再学習
回復が進んだ段階では、あえて視覚を遮断した状態での課題練習が感覚の再学習に効果的です。目を閉じた状態での関節位置の模倣課題、触覚識別課題(立体認知・2点識別など)が代表的な手法です。
④ 二次的リスクへの対応
感覚障害がある患者では、感覚がないために傷やケガに気づかないリスクがあります。患者・家族への指導として以下を伝えておきましょう。
- 入浴時の温度確認は必ず健側の手で行う
- 靴の中や足底の傷を毎日視覚で確認する
- 麻痺側の関節・皮膚を定期的に観察する習慣をつける
ほーりーの臨床メモ
感覚障害は「見えない障害」で、患者さん自身も「なんか変」とは感じているが言語化できないことが多い障害の一つです。評価で意識しているのは「深部感覚障害」なのか「表在感覚障害」なのかを分けること。それによってアプローチが全く異なってきます。
深部感覚が障害されていると、視覚を剥奪したときにバランスが著しく崩れる。逆に言えば、視覚依存を意図的に使うことで安全な動作が可能になるという強みにもなる。
感覚障害に対して「触ってもわからない」で終わらせず、どんな感覚入力が残っているかを丁寧に評価し、残存機能を活かしたアプローチを設計することが重要だと感じています。
まとめ
【評価のポイント】
- 視覚遮断・健側先行・左右比較を徹底する
- 表在感覚:触覚・痛覚・温度覚をそれぞれ確認
- 深部感覚:振動覚・位置覚・運動覚を近位→遠位の順に
- 「正常・鈍麻・消失」で記録し、障害部位を具体的に記述する
【解釈・臨床応用のポイント】
- 深部感覚障害 → 運動制御・動作の視覚依存・予後への影響を評価
- 表在感覚障害 → 把持力調整・足底感覚・二次損傷リスクを確認
- 感覚障害が運動障害より動作を制限していないか鑑別する
- 治療は感覚入力・鏡療法・視覚遮断課題を段階的に組み合わせる
感覚評価は「こなす作業」ではなく、患者の動作困難の原因を読み解く重要な手がかりです。評価結果を動作分析と結びつける習慣を早期から身につけることが、臨床PTとしての力をつける近道になります。
関連記事
▶ 脳卒中患者の初回評価の進め方【新人PTが迷わないステップ順】
▶ 脳卒中片麻痺の歩行評価の基本【FACをはじめとした評価スケールを整理する】
▶ 脳卒中後の歩行予後予測の基本【新人PTが知っておくべき評価指標と予測の考え方】
▶ Pusher現象の基礎と臨床【新人PT向けにわかりやすく解説】
免責事項
本記事の内容は、筆者個人の経験・知識および参考文献に基づく情報提供を目的としており、個別の医療・リハビリテーションに関するアドバイスではありません。症状や治療方針については、必ず担当の医師・理学療法士などの専門家にご相談ください。本記事の情報を利用したことによって生じたいかなる損害についても、筆者は責任を負いかねます。
参考文献
- Stolk-Hornsveld F, et al. The Role of Sensory Impairments on Recovery and Rehabilitation After Stroke. Curr Neurol Neurosci Rep. 2025.
- Doyle S, et al. Interventions for sensory impairment in the upper limb after stroke. Cochrane Database Syst Rev. 2010.
- Rand D, et al. Somatosensory Deficits After Ischemic Stroke. Stroke. 2019;50(8):2159-2165.
- Gandhi DBC, et al. Rehabilitation of Post Stroke Sensory Dysfunction—A Scoping Review. J Stroke Cerebrovasc Dis. 2021.